Publié le 25 oct 2023Lecture 5 min
Prise en charge de l’acné chez l’homme transgenre
Catherine FABER, D’après la présentation de S. Ly (Gradignan)

L’acné chez les hommes ou les adolescents transgenres sous testostérone devient un motif de consultation dermatologique de plus en plus fréquent. Sa prise en charge ne diffère pas fondamentalement de celle des patients cisgenres, mais elle doit prendre en compte leurs spécificités, en particulier pour la prescription d’isotrétinoïne.
La dysphorie de genre correspond à un sentiment de détresse ou de souffrance lié à l’incongruence de genre exprimé par les personnes dont l’identité de genre, l’identité sexuée, ne correspond pas au sexe qui leur a été assigné à la naissance. Ses définitions incluent un critère de durée. Pour la Haute Autorité de santé, c’est une incongruence de genre marquée et persistante(1). Le DSM-5 (Manuel diagnostique et statistique des troubles mentaux, 5e édition) précise qu’elle doit être d’une durée minimale de 6 mois, avec un trouble accompagné d’une détresse cliniquement significative ou d’une altération du fonctionnement social, professionnel ou dans d’autres domaines importants. Quand le genre ressenti d’une personne correspond au sexe assigné à sa naissance, on parle de cisidentité. Une autre catégorie est celle des personnes non binaires dont le genre déclaré n’est pas exclusivement masculin ni féminin.
Seul le Canada a publié des données sur les transgenres et les non-binaires, recueillies dans le cadre du recensement de 2021(2). Ces personnes représentent 0,33 % de sa population et mettent en évidence un fossé générationnel : la proportion des transgenres et des non-binaires est nettement plus élevée dans la génération Z (naissance entre 1997 et 2006 ; 0,79 %) que dans la génération X (1966-1980 ; 0,19 %) et dans celle d’avant 1945 (0,12 %). En France, la prévalence moyenne du transgenre est estimée à 355 pour 100 000 personnes, majoritairement des hommes trans (HT)(1). Au Royaume-Uni, les déclarations d’HT ont tendance à progresser(3).
UNE APPARITION PRÉCOCE
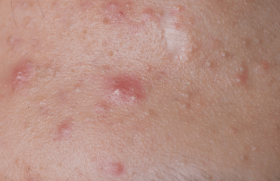
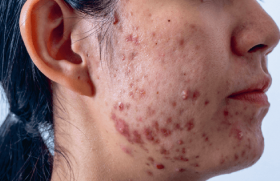
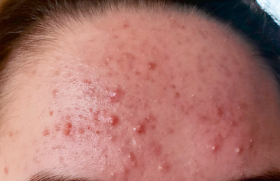
Les HT en demande de transition peuvent bénéficier d’une chirurgie de réattribution sexuelle et/ou d’une hormonothérapie par testostérone. Cette dernière a pour but d’obtenir une virilisation et la suppression des règles(4). La testostérone est disponible en différentes formulations (per os, gel, intramusculaire, implant, spray nasal). Elle a des effets dermatologiques souhaités, en l’occurrence la pilosité, mais aussi parfois indésirables comme l’acné et l’alopécie androgénique (AA). Une étude prospective multicentrique(5) a montré que la pilosité apparaît rapidement (à partir de 6 mois) et que l’AA est plus tardive. L’acné est un phénomène précoce avec un pic 6 mois après l’initiation du traitement, suivi d’une stabilisation. Elle est plus souvent modérée (18,3 %) que sévère (4,2 %). Son risque relatif, évalué dans une cohorte prospective, est plus important chez les HT que chez les hommes et les femmes cis(6). En revanche, il est – logiquement – plus faible chez les femmes trans (FT) qui reçoivent des estrogènes, dont le taux de testostérone est moindre. La prévalence de l’acné au sein de cette cohorte est de 26,3 %. Dans une autre étude, rétrospective, l’âge de début de l’hormonothérapie apparaissait comme seul facteur de risque significatif d’acné(7). Plus il est précoce, plus le risque est élevé, et il n’y a pas d’acné en cas d’initiation tardive. L’acné peut être favorisée par le bandage de la poitrine (brassière ou bande adhésive élastique) qui est couramment utilisé par les HT pour masquer leurs seins pendant la transition(8). On trouve sur Internet des conseils sur cette pratique(9).
La prise en charge d’un homme ou d’un adolescent trans par le dermatologue nécessite de sa part une bonne connaissance du parcours de transition, lequel se décline en transition sociale, administrative et médicochirurgicale(1). Il a été démontré que les HT rapportent plus souvent des expériences négatives avec les professionnels de santé que les FT et, par conséquent, consultent moins. Pour établir une bonne relation avec un patient trans, il faut être familiarisé avec la transidentité et adopter un vocabulaire calqué sur le sien et avoir un vocabulaire médical adapté et neutre (parler de thorax et non de seins, d’organes génitaux et non de vagin et de vulve).
Par ailleurs, on sait que l’identité de genre est différente de l’orientation sexuelle. Une grossesse est donc possible chez un HT dont l’utérus et les ovaires sont fonctionnels, même sous testostérone et même en cas d’aménorrhée. Un dernier aspect important à considérer est celui des antécédents psychiatriques puisque l’anxiété, la dépression et les idées suicidaires sont plus fréquentes chez les trans que chez les cis. Des données chez les adolescents trans ont objectivé leur surrisque de dépression et d’idées suicidaires par rapport aux cis(10).
PAS DE RECOMMANDATIONS THÉRAPEUTIQUES SPÉCIFIQUES
On ne dispose pas à ce jour de recommandations thérapeutiques spécifiques pour la prise en charge de l’acné chez les hommes et les adolescents trans genres. Dans cette population de patients, privilégier la poursuite de la testostérone est essentiel. Un risque d’hépatotoxicité chez les trans sous testostérone et isotrétinoïne ou cyclines a été rapporté(10). La spironolactone n’est pas utilisée du fait de son action anti- androgénique. Concernant la contraception, la plupart des patients souhaitent une amnorrhée, ce qui oriente plutôt vers les implants, les dispositifs intra-utérins hormonaux, la contraception progestative orale continue. Ces modalités doivent toujours être discutées avec l’endocrino-gynécologue. Chez les HT sous isotrétinoïne(11), la prévention de la grossesse obéit aux mêmes règles que les femmes cis en âge de procréer. Pour le risque psychiatrique, dans la pratique, les HT vus en consultation dermatologique bénéficient en général déjà d’un suivi psychologique ou psychiatrique dans le cadre de leur prise en charge multidisciplinaire. Si nécessaire, ce risque fera l’objet d’un avis collégial avec le psychiatre et ne doit pas conduire à sous-traiter l’acné. Quant à la question du risque cicatriciel sous isotrétinoïne, elle se pose chez les patients qui envisagent une intervention de réattribution sexuelle. À noter, enfin, que l’acné n’est pas la seule pathologie dermatologique observée chez les HT sous testostérone. Quelques cas d’hidradénite suppurée lors de l’initiation de cette hormonothérapie ont en effet été décrits dans la littérature récente(12,13).
D’après la présentation de S. Ly (Gradignan), 1re Journée du Groupe « DErmatoses FacIales » (DEFI). Paris, 15 septembre 2023. Groupe DEFI : https://www.sfdermato.org/ groupe-58-groupedermatoses-faciales-defi
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :