Publié le 29 fév 2024Lecture 6 min
Comment traiter la gale chez l’enfant
Catherine FABER, d’après la communication du Dr Sophie Mallet (Marseille)
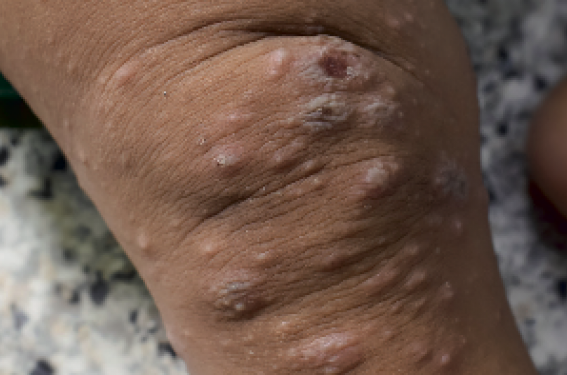
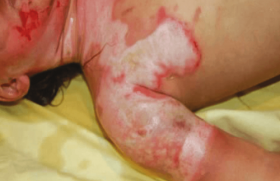
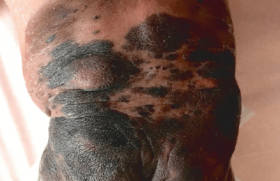
La Société française de dermatologie pédiatrique et le Centre de preuves en dermatologie de la Société française de dermatologie viennent d’élaborer les premières recommandations pour la prise en charge de la gale commune chez l’enfant de moins de 15 kg. Leur publication est imminente.
Les traitements recommandés dans la gale commune sont l’émulsion de benzoate de benzyle à 10 %, qui a l’AMM à partir de 1 mois, la perméthrine 5 % en crème, autorisée à partir de 2 mois, et l’ivermectine orale chez l’enfant à partir de 15 kg. Pour le traitement de la gale chez les moins de 15 kg, il n’y avait jusqu’alors aucun consensus. Le groupe d’experts a distingué trois groupes d’âge dans cette population. Chez l’enfant de plus de 2 ans et de moins de 15 kg, il recommande en première intention, soit un traitement local par perméthrine ou benzoate de benzyle, soit l’ivermectine (IVM) prescrite hors AMM, comme c’est souvent le cas en pédiatrie. L’IVM doit être privilégiée en cas de doute sur l’observance, de mauvais état cutané ou de cas groupés. Chez le nourrisson entre 2 et 24 mois, le traitement local est recommandé en première intention, en privilégiant la perméthrine avant l’âge de1anetencasdepeaulésée ou d’atteinte cutanée du visage. Ce choix se justifie par sa meilleure tolérance en comparaison avec le benzoate de benzyle. Chez le nouveau-né et le nourrisson de moins de 2 mois, le traitement de première intention repose sur la perméthrine, également pour des raisons de tolérance. Une prise en charge hospitalière sera discutée selon le contexte.
En cas de prescription d’IVM, il est recommandé de demander un avis infectieux si l’enfant revient d’un séjour en zone tropicale exposant à un risque de loase. Dans tous les cas, le traitement doit systématiquement être renouvelé entre le 8e et le 14e jour. Son échec doit être confirmé et ses conditions analysées avant de retraiter l’enfant. Il est nécessaire de vérifier qu’il ne s’agit pas d’une recontamination ou que l’échec n’est pas lié à une mauvaise observance du traitement, à une intolérance du traitement local, à un défaut de mise en œuvre des mesures associées (décontamination du linge et de la literie, renouvellement du traitement, traitement simultané des sujets contacts). En cas d’échec, la même stratégie est proposée chez les enfants de plus de 2 ans et de moins de 2 mois. Chez le nourrisson entre 2 et 24 mois, outre le traitement local, on peut utiliser l’IVM (hors AMM). Ce traitement per os sera privilégié dans les mêmes situations que celles évoquées précédemment.
MODALITÉS D’ADMINISTRATION DES TRAITEMENTS
La posologie de l’IVM est la même que chez l’adulte : 200 g/kg/prise, soit 1 comprimé (3 mg) pour 15 kg de poids. Il n’existe pas de forme sirop en France. Les experts proposent donc trois méthodes – non hiérarchisées – d’administration. La première est de faire préparer les gélules à la pharmacie et de demander aux parents de les ouvrir dans un liquide. C’est la plus sécure, mais elle nécessite un certain délai pendant lequel l’enfant continue de se gratter et de contaminer son entourage. La deuxième méthode est de couper le comprimé en deux ou en quatre à l’aide d’un coupe-comprimé, car il n’est pas sécable, puis de l’écraser et le diluer dans de l’eau. Selon les experts, on peut donner un demi-comprimé à partir de 7,5 kg et un quart de comprimé entre 3,75 kg et 7,5 kg. Une troisième possibilité consiste à écra- ser et à diluer le comprimé dans 5 ou 10 ml d’eau, puis à l’administrer à la posologie nécessaire calculée avec une règle de 3 à l’aide d’une pipette graduée. Comme chez l’adulte, il est conseillé de prendre l’IVM au cours du repas pour améliorer l’absorption.
Concernant les traitements topiques, les zones à traiter chez l’enfant sont le corps, mais aussi le visage et le cuir chevelu, en insistant particulièrement sur les paumes, les plantes et les ongles. Pour éviter l’ingestion ou le léchage du produit, il peut être appliqué sur les mains de l’enfant endormi recouvertes ensuite de petites chaussettes ou de gants. La perméthrine est utilisée en une couche unique le soir, avec un rinçage le lendemain matin. Dans certains cas, il est possible d’aller au-delà des quantités indiquées à titre indicatif par le fabricant, à savoir 1 noisette entre 2 mois et 1 an, 2 noisettes entre 1 an et 5 ans. Pour le benzoate de benzyle, deux badigeons successifs sont réalisés à 10-15 minutes d’intervalle, puis le produit est rincé après une pose de 24 heures. En raison de son fort pouvoir irritant, il est recommandé chez l’enfant de moins de 2 ans de faire un seul badigeon et de laisser poser 12 heures, voire 6 heures avant l’âge de 1 an.
MESURES ASSOCIÉES ET CAS GROUPÉS
Les mesures associées recommandées sont classiques : traitement systématique et simultané des cas contacts et prise en charge de l’environnement. La décontamination du linge et de la literie doit être faite le lendemain de la prise d’lVM orale et, pour le topique anti-scabieux, le jour même de son application, puis une deuxième fois après rinçage. Plusieurs moyens peuvent être utilisés à cette fin : le lavage en machine à 60 °C, la désinfection avec un acaricide, la mise en quarantaine de 3 jours dans un sac plastique et, comme alternative, les vêtements fragiles et les doudous dans un sac 48 heures au congélateur. Il faut passer l’aspirateur sur les tapis, les canapés et les coussins, et ne pas oublier de désinfecter les matelas, la poussette et les sièges auto, idéalement avec un acaricide en pulvérisation. Les recommandations stipulent qu’il est important d’effectuer une évaluation à distance du patient et de son entourage en cas de critères de vulnérabilité notamment la précarité de la famille, la difficulté de la langue et les difficultés d’observance.
Par ailleurs, en cas d’épidémie dans une structure accueillant des enfants, une attention particulière doit être portée aux enfants de moins de 5 ans, qui sont les plus susceptibles d’être infectés. Il est également recommandé d’identifier un coordonnateur pour la gestion de l’épidémie (pas obligatoirement un médecin) et de privilégier le traitement par IVM des cas contacts. Si un seul cas de gale commune est identifié dans la structure, seul le premier cercle est traité (personnes ayant des contacts rapprochés prolongés, peau à peau avec la personne infectée). Si deux cas sont identifiés, le traitement du deuxième cercle (personnels et résidents du lieu de vie, du lieu de garde, de l’école en contact régulier avec une personne infectée) est discuté en fonction des caractéristiques de la structure et du type de contact entre les personnes (partage de lits, dortoirs). Le traitement du troisième cercle (personnes fréquentant de façon occasionnelle l’institution ou le foyer des patients) n’est indiqué qu’en cas de gale sévère et discuté en fonction des caractéristiques de la structure. Un suivi systématique jusqu’à 6 à 12 semaines sera réalisé en fonction des caractéristiques du foyer épidémique.
Bien que le niveau de preuve scientifique soit limité, le travail des experts confirme la bonne tolérance et l’efficacité des traitements antiscabieux chez les enfants de moins de 15 kg. Enfin, un essai contrôlé randomisé, dont les résultats ont également été présentés aux JDP(1), a montré la supériorité du traitement par perméthrine versus IVM pour les clusters comme pour les cas index(1).
D’après la communication du Dr Sophie Mallet (Marseille).
Flashs pour la pratique – Infections cutanées communes.
JDP 2023.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :