Publié le 22 oct 2024Lecture 4 min
Les ongles sur le bout des doigts
Catherine FABER, d’après la communication de S. Hadj-Rabia
L’évaluation des anomalies unguéales nécessite de connaître la structure et l’anatomie de l’ongle ainsi que le vocabulaire utilisé pour la description des lésions, et d’apprendre à le regarder en se situant de façon adéquate dans l’espace.
Les atteintes unguéales chez l’enfant suscitent une grande inquiétude pour les familles, mais elles ne sont généralement pas graves. D’après une étude décrivant les modifications unguéales chez les nouveau-nés, il s’agit souvent de variations physiologiques(1). Les données issues de l’expérience de 10 ans de consultations pédiatriques pour anomalies unguéales attestent de la fréquente bénignité des pathologies unguéales(2). Responsables dans 25 % des cas, les traumatismes figurent en tête de liste des principales causes répertoriées. Les infections constituent la troisième cause (15,3 %) après les troubles congénitaux et/ou héréditaires de type mauvais alignement de l’ongle du gros orteil ou hypertrophie congénitale du repli latéral (17,2 %). Dans les maladies de système (9,7 %), on observe deux anomalies unguéales liées à la fièvre : les lignes de Beau, qui sont des rainures transversales de l’ongle survenant lors du ralentissement temporaire de sa pousse, et l’onychomadèse, définie par un décollement spontané de la tablette unguéale à sa partie proximale pouvant, après un temps variable, aboutir à la chute de celle-ci. Outre les causes infectieuses, parmi lesquelles le syndrome pieds-mains-bouche, et les maladies systémiques, dont la maladie de Kawasaki(3), l’onychomadèse peut être associée à un traumatisme ou à des prises de médicaments comme les chimiothérapies, l’acide valproïque, la carbamazépine, le lithium et l’azithromycine(4).
ONYCHOMYCOSES DE L’ENFANT
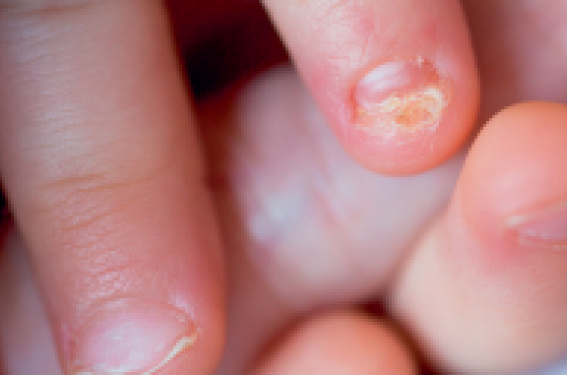
Dans les onychomycoses, l’agent fongique peut pénétrer par le bord libre de l’ongle, par sa partie proximale ou par la surface de la tablette(5). Il est important de s’intéresser à ces mécanismes en raison de leur rôle dans la décision thérapeutique. La prévalence des onychomycoses de l’enfant dans le monde varie de 0 % à 7,66 % selon les études, avec une légère augmentation, de 0,66 %, entre 1972 et 2014(6). Les onychomycoses sont largement sous-estimées dans la population pédiatrique(7). Elles affectent pourtant les enfants de tout âge, y compris les nouveau-nés chez lesquels une candidose unguéale peut survenir à la suite d’une contamination lors du passage de la filière génitale maternelle. Les adolescents de 16-18 ans sont de loin les plus touchés (45-49 %)(6). La prévalence de ces infections diminue avec l’âge : 18,66 % entre 12 et 15 ans, 13 % entre 8 et 11 ans, 11,32 % entre 4 et 7 ans et 11,51 % chez les 0-3 ans. Ces infections sont le plus souvent dues à des dermatophytes.
L’adage selon lequel l’enfant n’est pas un adulte en miniature est vrai pour les pathologies unguéales(8). C’est notamment le cas pour les onychomycoses qui diffèrent entre ces deux populations sur plusieurs points : l’incidence, beaucoup plus élevée chez l’adulte (10-12 % vs 0,5-2,5 % chez l’enfant) et les agents causaux avec une plus large prédominance de Trichophyton rubrum chez l’adulte que chez l’enfant (respectivement environ 90 % et 50 %) et les Candida en deuxième position chez l’enfant (environ 20 %). Il existe également des différences de présentation clinique, de prise en charge et de suivi des patients. Il n’y a pas de recommandations françaises pour la prise en charge des onychomycoses de l’enfant. Les recommandations actuelles, essentiellement anglo-saxonnes, proposent un traitement antifongique oral administré soit en continu (terbinafine*, itraconazole), soit une semaine par mois (fluconazole) pour des durées de traitement plus courtes en cas d’atteinte des ongles des mains versus les orteils(9). Ces stratégies ont toutes deux des effets secondaires et sont efficaces.
Un traitement local peut être associé avec une efficacité qui n’est toutefois pas prouvée.
ET AUSSI…
Des atteintes unguéales ont été rapportées chez des enfants atteints de gale(10), mais la relation directe entre le parasite et ces modifications reste à prouver.
Le nævus jonctionnel est la cause principale des mélanonychies chez l’enfant ; les mélanomes sont exceptionnels(8). La pelade, la dermatite atopique, le vitiligo et le lichen plan sont des causes de trachyonychie (stries longitudinales, ongles grésés et rugueux). Cette anomalie, qui a tendance à persister chez l’adulte, régresse souvent spontanément chez l’enfant(8). Les corticoïdes en injection intralésionnelle sont le traitement de première ligne du lichen plan unguéal(11). Près d’un tiers (32,3 %) des enfants atteints de psoriasis ont des lésions unguéales(12).
La leuconychie familiale ne pose pas de problème particulier hormis un éventuel préjudice esthétique. Enfin, deux cas sporadiques d’anonychie et d’hyponychie congénitales associées à une absence ou une hypoplasie des phalanges, rapportés au milieu des années 1980(13), soulignent le rôle de l’os dans la formation de l’ongle. Des anomalies du développement de l’ongle extrêmement proches ont été décrites 20 ans plus tard.
* La terbinafine n’a pas d’AMM pédiatrique en France.
D’après la communication de S. Hadj-Rabia, (hôpital Necker-Enfants malades, Institut Imagine, Paris).
Séminaire de dermatologie pédiatrique de l’hôpital Necker, 28 juin 2024.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :