Infectiologie
Publié le 31 mar 2025Lecture 5 min
Dernières recommandations de la HAS dans la maladie de Lyme
Aymeric HENNEMANN, François AUBIN, CHU de Besançon
À la demande de la Direction générale de la santé, la Haute Autorité de santé (HAS) a élaboré, avec plusieurs sociétés savantes et associations de patients, les premières recommandations sur la borréliose de Lyme et autres maladies vectorielles à tiques en 2018. En février 2025, une actualisation complète de ces recommandations de bonne pratique a été réalisée, permettant de revoir les mesures préventives, la conduite à tenir en cas de piqûres ainsi que les diagnostics, bilans et traitements des principales maladies vectorielles à tiques en France(1).
Les mesures préventives de la HAS ont peu évolué. Au niveau vestimentaire, il est toujours recommandé de porter des vêtements clairs (afin de mieux repérer les tiques) et couvrants, des chaussures fermées, et si possible de glisser le bas du pantalon dans les chaussettes. Lors des promenades, il vaut mieux rester sur les sentiers. À la maison, l’herbe doit être tondue court, et il faut éviter les tas de bois. Si nécessaire, les animaux de compagnie seront traités. En cas de promenade en forêt, en zone boisée, ou même si l’on reste dans son jardin, il est conseillé de s’inspecter régulièrement pendant et après la sortie, avec une attention particulière aux zones suivantes : axillaire, poplitée, génitale, ombilicale, conduit auditif et cuir chevelu. Cet examen pourra être renouvelé le lendemain de la sortie, car la tique sera plus visible puisque gorgée de sang.
Parmi les répulsifs, le DEET (N,N-diéthyl-3-méthylbenzamide) ou le IR3535 (butylacétylaminopropionate d'éthyle) sont efficaces et ont l’AMM ; la picaridine et l’huile d’eucalyptus citronné ou PMD (P-menthane3,8-diol) le sont également mais en attente d’une AMM. Par précaution, il vaut mieux éviter leur usage chez l’enfant et la femme enceinte.
Il n’est cependant plus recommandé d’imprégner les vêtements avec de la perméthrine, en raison de sa toxicité individuelle et environnementale, ni de porter des bracelets insecticides.
Conduite à tenir en cas de piqûre de tique
En cas de piqûre, il faut procéder au retrait immédiat de la tique à l’aide d’un tire-tique (figure 1), ou à défaut d’une pince à épiler. Si le retrait est incomplet, il pourra se former un granulome à corps étranger sans risque sur l’incidence d’apparition d’une éventuelle maladie vectorielle. Après retrait, on désinfectera la zone à l’eau savonneuse ou avec un antiseptique.
Figure 1. Procédure pour le retrait d’une tique à l’aide d’un tire-tique, d’après le dépliant du ministère des Solidarités et de la Santé(2).
Il est conseillé de noter la date de la piqûre et sa localisation dans le dossier patient (ou le carnet de santé), agrémenté d’une photographie de la tique et/ou de l’érythème.
Les autotests pour la maladie de Lyme disponibles en vente libre ne sont pas recommandés, de même que la sérologie de Lyme post-piqûre et l’antibioprophylaxie, quelle que soit la population, y compris en cas de grossesse, chez l’enfant ou le patient immunodéprimé, en raison du faible taux d’infection post-piqûre, du surrisque d’effets secondaires de l’antibiothérapie et du fait que cette dernière ne prévient pas le risque de développer une éventuelle borréliose de Lyme (BL), avec le risque d’un retard diagnostique possible à cause d’une prophylaxie faussement rassurante.
On recommandera au patient de s’autosurveiller pendant les 4 semaines suivant la piqûre, à la recherche d’un érythème migrant, d’une escarre d’inoculation, de signes généraux (type fièvre ou syndrome pseudo-grippal), ou de tout signe clinique anormal (articulaire, neurologique, adénopathies diffuses).
Atteintes cutanées
On distingue des formes précoces et des formes tardives de la BL.
• Forme précoce de BL
La forme précoce est le plus souvent localisée, réalisant un tableau d’érythème migrant (EM) (figure 2) qui est l’atteinte la plus fréquente de BL. L'EM survient dans un délai de 3 à 30 jours suivant la piqûre et se manifeste par une macule érythémateuse arrondie, non infiltrée, indolore et non prurigineuse, autour du site de la piqûre, d’extension centrifuge, avec parfois un syndrome pseudo-grippal peu intense (fébricule possible mais pas de fièvre élevée).
Chez l’enfant, il existe une forme rare précoce disséminée appelée érythème migrant multiple.
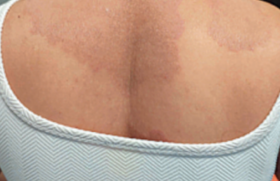
La forme précoce disséminée correspond au lymphocytome cutané bénin (LCB) (figure 3) qui est une manifestation rare à type de nodule ou de plaque infiltrée, isolé(e), rose ou rouge violacé, d’environ 1-5 cm, de croissance lente, indolore (avec parfois des sensations de brûlure ou un prurit). Le LCB survient volontiers sur le lobule de l’oreille chez l’enfant, et le scrotum ou la région périaréolaire du sein chez l’adulte.
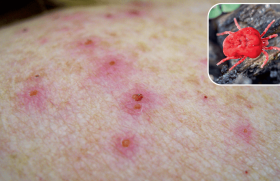
Figure 2. Érythème migrant latérothoracique gauche.
Figure 3. Lymphocytome borrélien du lobule gauche.
• Forme tardive de BL
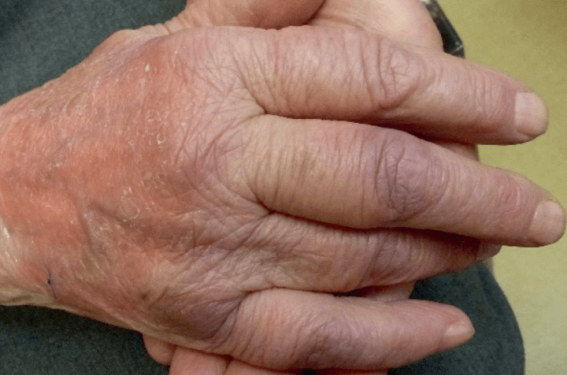
La forme tardive correspond à l’acrodermatite chronique atrophiante (ACA) (figure 4). Rare, l’ACA touche principalement la femme de plus de 50 ans (2 cas pédiatriques décrits). Cliniquement, on retrouve un érythème acral (prédominant aux membres inférieurs) rouge sombre, violacé, renforcé en regard des reliefs osseux. L’évolution est biphasique, avec une phase initiale œdémateuse évoluant vers une atrophie (aspect anormalement fin, plissé et brillant cutané, avec un réseau superficiel veineux très visible). Parfois, les lésions sont bilatérales ou présentent des nodules fibreux périarticulaires plus ou moins douloureux à l’effleurement (allodynie).
Figure 4. Acrodermatite chronique atrophiante de la main gauche (source : http://dermis.net).
Les traitements sont décrits dans le tableau 1.
Atteintes extracutanées
• Manifestations neurologiques
Toute manifestation neurologique après un EM non traité ou une piqûre de tique doit faire évoquer une neuroborréliose de Lyme (NBL). Le plus souvent, il s’agit de méningoradiculite, associant des radiculalgies atypiques, résistantes aux antalgiques, insomniantes, sur le métamère de la piqûre ou de l’EM, avec des paresthésies ou une hypoesthésie, voire une faiblesse motrice ; touchant principalement le tronc et les membres inférieurs.
Le second tableau est celui d’une paralysie faciale périphérique, volontiers chez l’enfant, survenant l’été, de manière, bilatérale, à bascule, avec des radiculalgies associées.
De façon rare (moins de 5 % des cas), on retrouve d’autres tableaux de méningite (chez l’enfant), de myélite aiguë transverse, d’encéphalite aiguë, subaiguë ou chronique, de vascularite cérébrale (tableau d’AVC). Parfois, s’y associe une atteinte ophtalmologique à type d’uvéite ou de neuropathie optique, mais pouvant toucher toute structure de l’œil en réalité.
• Manifestations articulaires
Les manifestations articulaires à type de mono ou oligoarthrite, apyrétique, sont rares en Europe, touchant principalement le genou. Des poly-arthromyalgies sans arthrite sont également fréquentes mais non spécifiques d’une BL.
• Manifestations cardiologiques
Enfin, tout symptôme cardiologique (palpitations ou syncopes) doit faire recourir à un avis cardiologique, car de rares cas de bloc atrioventriculaire, péricardite et myocardite sont décrits.
Autres maladies vectorielles à tiques à expression cutanée
Les différentes maladies vectorielles à tiques, leurs caractéristiques cliniques, diagnostiques et thérapeutiques sont résumées dans le tableau 2.
Pour mémoire, il existe d’autres infections pouvant être transmises par piqûres de tiques mais sans manifestations cutanées : l’encéphalite à tique, l’anaplasmose granulocytaire humaine, la babésiose, la Neoehrlichia mikurensis et la fièvre hémorragique Crimée-Congo.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :