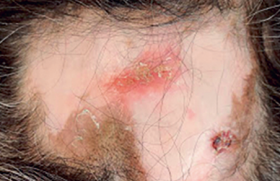
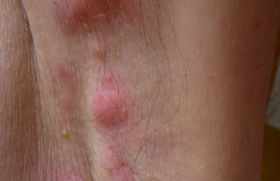
Maladie de système, Médecine interne
Publié le 13 nov 2024Lecture 4 min
L’hidradénite suppurée pédiatrique : données de la littérature
Catherine FABER, Saint Mandé
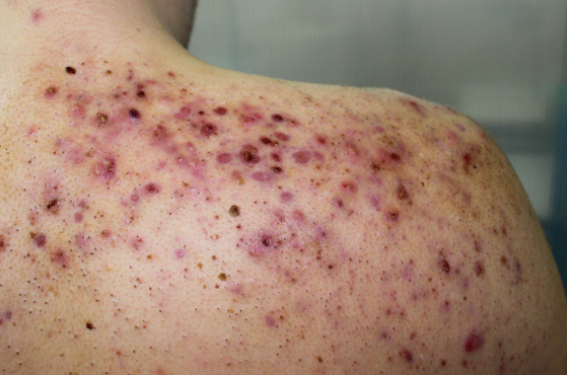
L’hidradénite suppurée chez l’enfant et l’adolescent fait l’objet d’un nombre croissant de publications, mais il existe de grandes disparités dans les études.
Connue pour débuter classiquement chez l’adulte jeune, l’hidradénite suppurée (HS) peut également toucher les enfants et les adolescents. Cette population représente 2,2 %(1) à 12,5 %(2) des patients atteints d’HS. Le délai diagnostique est beaucoup plus court que chez l’adulte : environ 2 ans en moyenne versus 7,2 ans. Les patients sont adressés majoritairement par les pédiatres (45 %) et peuvent arriver par les urgences (22 %[3]). Si l’antériorité familiale semble plus importante, on ne peut pas écarter la possibilité d’un biais de recrutement lié à l’atteinte des parents. La prédominance féminine décrite dans l’HS de l’adulte existe aussi chez les patients pédiatriques, mais le sex-ratio est possiblement accentué (4 filles/1 garçon[3] versus 3/1). Le niveau de sévérité de la maladie est comparable à celui de l’adulte, avec une prédominance des HS de stade I de Hurley (47 %[3] à 60 %[5]).
Le taux d’obésité associée à l’HS pédiatrique varie entre 5,9 %(4) et 65 %(3) en fonction des pays. À noter que, dans la plupart des études, elle est définie par des seuils d’IMC et non en percentiles. Le risque de syndrome métabolique est multiplié par 12(4). Jusqu’à 16 % des patients présentent une dyslipidémie, 6,8 % un prédiabète et 2,7 % un diabète(5). La prévalence de la puberté précoce et du syndrome des ovaires polykystiques (SOPK) est de respectivement 0 % à 2,3 % et 2 % à 10 %(5). Par ailleurs, la fréquence de l’anxiété (jusqu’à 34 %[6]) et celle de la dépression (jusqu’à 19 %[5]) témoignent du retentissement très important de l’HS chez les enfants et les adolescents. Les syndromes dépressifs augmentent lors de leur suivi dans la durée, de 15,7 à 23,5 % en 5 ans(4). L’acné et l’acné conglobata sont présentes chez une proportion élevée de patients (jusqu’à 51 % et jusqu’à 46 %)(6). Les MICI sont associées à l’HS dans 5,5 % des cas(7). Enfin, 2 % à 4 % des patients atteints d’HS auraient une trisomie 21(3) et environ 40 % des patients trisomiques 21, une maladie folliculaire(8).
UNE PRISE EN CHARGE THÉRAPEUTIQUE NON CODIFIÉE
En plus des mesures générales classiques, la littérature décrit des traitements par voie topique incluant les antibiotiques (qui ne sont pas recommandés en France du fait du risque d’émergence de résistances et pour lesquels le niveau de preuve est faible), le résorcinol (niveau de preuve assez faible même chez l’adulte), les antiseptiques et les rétinoïdes.
Des séries montrent une certaine efficacité des traitements hormonaux, notamment de la metformine pour laquelle il y a peu de données (même chez l’adulte) mais qui a un intérêt en cas de SOPK associé.
Concernant les rétinoïdes oraux, l’isotrétinoïne est controversée. Son utilisation doit être prudente, et il semble préférable d’utiliser de faibles doses qui pourront être augmentées si la maladie s’aggrave. La prudence s’impose aussi en cas de prescription de l’acitrétine chez l’adolescente du fait du risque de tératogénicité.
La chirurgie est très peu pratiquée. Dans une étude rétrospective sur 11 patients, une rémission a été observée dans 57 % des cas(9). Cependant, comme chez l’adulte, les rechutes sont fréquentes, surtout en cas d’exérèses localisées.
L’acné et l’acné conglobata sont présentes chez une proportion élevée de jeunes patients atteints d’hidradénite suppurée.
Les biothérapies sont indiquées dans l’HS active modérée à sévère en cas de réponse insuffisante au traitement systémique conventionnel. À l’heure actuelle, l’adalimumab est la seule biothérapie à disposer d’une AMM pédiatrique dans cette indication (≥ 12 ans et ≥ 30 kg). L’analyse rétrospective de 26 cas pédiatriques, majoritairement de stade II, a montré 23 % de rémission et 73 % d’amélioration sous biothérapie (toutes classes confondues)(10). Avec les anti-TNF alpha, les taux de rémission complète et d’amélioration sont de 15 % et de 61 %. Pour des raisons méthodologiques, ces résultats issus d’une revue systématique de la littérature sont difficiles à interpréter. Il y a également très peu de données pédiatriques sur les traitements antibiotiques. Celles de l’adulte sont extrapolées à l’enfant. Une étude sur 20 patients traités par clindamycine et rifampicine a trouvé une amélioration de plus de 50 % chez 60 % d’entre eux et une diminution du nombre de poussées de 3,6 à 2 par mois(11). Les antibiotiques utilisés chez les adultes peuvent aussi l’être chez les enfants avec une prescription en fonction de l’âge.
D’après la communication de M. Delage-Toriel (centre médical de l’Institut Pasteur, Paris).
Séminaire de dermatologie pédiatrique de l’hôpital Necker, juin 2024.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :