Publié le 13 sep 2011Lecture 6 min
Atteinte digestive au cours du psoriasis
F. AUBIN, Besançon, F. CARBONEL, Paris
Deux pathologies digestives sont à rechercher en priorité chez un patient qui présente un psoriasis et des manifestations digestives chroniques associées à une altération de l’état général : la maladie coeliaque et la maladie de Crohn.
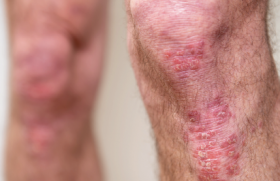
Observation Amandine, 23 ans, présente depuis l’âge de 16 ans un psoriasis en plaques initialement localisé au niveau des jambes. Depuis quelques mois, alors qu’elle manifeste le désir d’une grossesse, elle présente une extension des lésions sur l’ensemble du corps (figure 1). Trente séances de photothérapie UVB à spectre étroit ont été inefficaces. Elle ne prend aucun traitement et ne fume pas. Il n’existe pas d’atteinte unguéale ni articulaire. Devant la sévérité du psoriasis, elle envisage de repousser son désir de grossesse. L’interrogatoire nous apprend aussi la notion d’un amaigrissement progressif (-15 kg au cours des 12 derniers mois), d’une asthénie importante et de troubles digestifs (ballonnements, alternance diarrhées et constipation). Figure 1. Extension des lésions psoriasiques chez Amandine. Le reste de l’examen clinique est sans particularité. Un premier bilan biologique objective une anémie microcytaire par carence martiale. Quels diagnostics évoquez-vous ? – une anorexie mentale ; – une grossesse ; – une maladie de Crohn ; – une maladie coeliaque ; – une intolérance au gluten. L’anorexie mentale, la grossesse et l’intolérance au gluten sont rapidement éliminées. Deux types d’atteinte digestive associés au psoriasis doivent être évoqués et recherchés chez cette jeune patiente : la maladie coeliaque et la maladie de Crohn. La maladie coeliaque Il s’agit d’une affection fréquente touchant environ 1 % de la population. Son polymorphisme clinique évoque un iceberg. Il existe une forme classique dont les manifestations digestives (amaigrissement, carences multiples, diarrhée chronique et météorisme abdominal) sont au premier plan. Mais, le plus souvent (75 % des cas), la maladie coeliaque se présente sous une forme atténuée ou silencieuse ou latente. Ces dernières formes seront évoquées devant des manifestations extradigestives résumées dans le tableau 1. Diagnostic Le diagnostic de maladie coeliaque fait l’objet de recommandations de la Haute Autorité de santé publiées en 2007(1). Son diagnostic doit être confirmé par la recherche des anticorps IgA antitransglutaminase (sensibilité 80- 98 %, spécificité 95-98 %) et des IgA anti-endomyosium (sensibilité 80-98 %, spécificité 96- 100 %), ces derniers n’étant pas pris en charge par la Sécurité sociale, de même que les anticorps anti-gliadine, qui ne doivent plus être recherchés. La recherche des anticorps anti-réticuline et anti-gliadine, dont les performances sont inférieures, n’a plus sa place dans le diagnostic de la maladie coeliaque. Figure 2. Endoscopie de la muqueuse duodénale. A : aspect normal ; B : aspect d’atrophie villositaire. En cas de positivité des anticorps anti-transglutaminase, des biopsies (4 à 6) de la muqueuse duodénale doivent être effectuées par endoscopie digestive haute. L’aspect histologique (figure 2) peut montrer une atrophie villositaire (sub)totale, une dystrophie entérocytaire, une hypertrophie des cryptes, une lymphocytose intraépithéliale et un infiltrat de la lamina propria (éosinophiles, lymphocytes, plasmocytes) (figure 3). Si la recherche des anticorps est négative, il faut s’assurer de l’absence de déficit en IgA. En l’absence de déficit en IgA, le diagnostic de maladie coeliaque est moins probable. En présence d’un déficit en IgA, l’absence d’IgG anti-transglutaminase élimine une maladie coeliaque. De plus, 95 % des patients souffrant de maladie coeliaque sont porteurs du génotype HLA-DQ2 ou DQ8. Mais la présence de ce génotype n’est pas suffisante pour porter le diagnostic de maladie coeliaque, car il est aussi présent dans 35 % de la population générale. Recherche des conséquences de la maladie et des pathologies associées Une fois le diagnostic de maladie coeliaque retenu (anticorps antitransglutaminase et aspect histologique compatible), il est nécessaire de rechercher des carences (NFSP, ferritine, vitamine B12, folates, calcémie et taux de prothrombine pour la vitamine K), une ostéopénie (ostéodensitométrie) et d’autres maladies autoimmunes associées. Figure 3. Aspect histologique de la muqueuse duodénale. A : aspect normal ; B : maladie coeliaque. La maladie coeliaque peut être associée à d’autres maladies autoimmunes/ auto-inflammatoires. Le psoriasis, en fréquence, est la 4e affection associée après le diabète de type 1, la thyroïdite et la dermatite herpétiforme(2). Inversement, dans une étude castémoins (12 502 patients avec psoriasis et 24 285 témoins appariés pour le sexe et l’âge)(3), la prévalence de la maladie coeliaque chez les patients psoriasiques était de 0,29 % vs 0,11 % chez les témoins (p < 0,001). En analyse multivariée, le psoriasis était significativement associé avec la maladie coeliaque (odds ratio [OR] : 2,73 ; IC95% : 1,65-4,53). Traitement Le traitement de la maladie coeliaque repose sur le régime d’exclusion SABOTEK (seigle, avoine, blé, orge, triticale, épeautre et kamut), qui permet une régression de la symptomatologie et de l’atrophie villositaire et l’absence d’évolution vers une sprue réfractaire ou un lymphome T intestinal de pronostic sombre. La maladie de Crohn La maladie de Crohn est une maladie inflammatoire chronique de l’intestin (MICI). Les manifestations cutanées des MICI sont rappelées dans le tableau 2. Association psoriasis-MICI : quelques pistes physiopathologiques Le psoriasis est plus fréquent chez les patients ayant une MICI, avec des odds ratio ou risques relatifs d’environ 1,6 (IC95% : 1,2-2,1)(4) à 1,7 (IC95% : 1,5-2)(5). Figure 4. Deux aspects coloscopiques de maladie de Crohn. Inversement, dans l’étude cas-témoins citée plus haut (12 502 patients avec psoriasis et 24 287 témoins appariés pour le sexe et l’âge), en analyse multivariée, le psoriasis était significativement associé à la maladie de Crohn (OR = 2,49 ; IC95% : 1,71-3,62) et à la RCH (OR = 1,64 ; IC95% : 1,15-2,33)(6). Ces associations ne semblent pas être le fruit du hasard. Les MICI et le psoriasis ont en effet des gènes de prédisposition en commun(7,8) : – IL-23R (RCH, MC, maladie coeliaque, psoriasis) ; – IL-2/IL-21 locus sur le chromosome 4q27 (RCH, maladie coeliaque et psoriasis) ; – OCTN (MC, rhumatisme psoriasique). De façon similaire au psoriasis, la physiopathogénie des MICI implique des interactions fortes entre une susceptibilité immunogénétique, des facteurs d’environnement, dont des anomalies de la flore bactérienne intestinale et une dysrégulation du système immunitaire (activation des voies lymphocytaires TH1 et TH17, production de TNF-alpha, IL-23 et IL-17). En revanche, dans le psoriasis, la réponse immunitaire innée vis-à-vis des agents de l’environnement, paraît excessive, tandis qu’elle est insuffisante dans la maladie de Crohn(9). Mais les deux situations sont responsables d’une activation des voies lymphocytaires TH1 et TH17. Diagnostic Le diagnostic de MICI doit être évoqué sur les manifestations cliniques suivantes : – diarrhée prolongée > 1 mois ; – épisodes récurrents de diarrhée (≥ 2 épisodes en 6 mois) ; – douleurs abdominales de type coliques ou grêliques ; – amaigrissement ; – fièvre ou syndrome inflammatoire. La suspicion du diagnostic peut être renforcée par le dosage de la calprotectine fécale qui a une bonne sensibilité/spécificité pour le diagnostic de MICI(10) et surtout une excellente valeur prédictive négative supérieure à 70 %, permettant d’éviter des coloscopies inutiles. Ce dosage disponible dans tous les laboratoires d’analyse médicale n’est pas remboursé (environ 50 €). Dans tous les cas, le diagnostic de MICI sera confirmé par la coloscopie (figure 4). En pratique, on retiendra Dans le cadre d’un psoriasis, toute symptomatologie digestive (météorisme abdominal, troubles du transit, amaigrissement) doit faire évoquer une maladie coeliaque ou une maladie de Crohn. Le diagnostic de maladie coeliaque repose sur la recherche d’anticorps IgA antitransglutaminase. La recherche des anticorps anti-réticuline et anti-gliadine, dont les performances sont inférieures, n’a plus sa place dans le diagnostic de la maladie coeliaque. Le dosage de la calprotectine fécale permet d’orienter le diagnostic en cas de suspicion clinique de MICI. Les deux diagnostics seront confirmés par des biopsies digestives.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :