Publié le 04 mai 2009Lecture 6 min
La dermatite atopique : quoi de neuf ?
P. MOLKHOU, Hôpital Saint-Vincent-de-Paul, Paris
L’année 2006 a été l’année de l’altération de la fonction cutanée avec la mise en évidence de mutations du gène codant pour la filaggrine dans les populations européennes de patients atopiques ou porteurs d’ichtyose vulgaire. En 2007 et 2008, de nombreuses publications ont concerné l’épidémiologie de la dermatite atopique et les facteurs d’environnement.
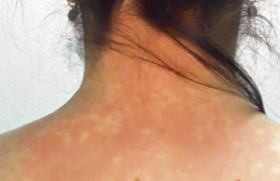
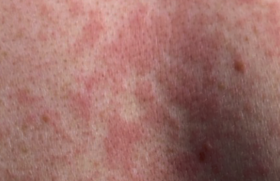
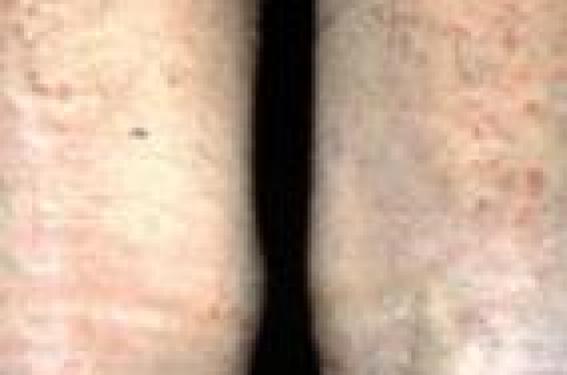
La dermatite atopique (DA) ou eczéma atopique est par définition une maladie de la peau prurigineuse chronique évoluant par poussées avec un trait héréditaire très prévalent, l’atopie, dont les diverses manifestations cliniques (dermatite atopique, rhinite allergique et asthme) touchent environ un tiers de la population générale. L’altération de la barrière cutanée La filaggrine. L’altération de la barrière cutanée qui pourrait faciliter la pénétration épicutanée des allergènes est liée à l’existence d’une protéine, la filagrine, dont les gènes sont situés dans le complexe de différenciation épidermique localisée sur le chromosome 1q21. Plusieurs études ont montré, d’une part, qu’une perte de fonction de la filaggrine est associée à la survenue de DA chez les occidentaux et, d’autre part, que les mutations de la filaggrine augmentent la sévérité de l’asthme indépendamment d’une DA. Le déficit en filaggrine ne semble pas exclusivement génétique. Il peut être acquis. Loricrine, involucrine… Une autre cause de la perte de l’intégrité de la barrière épidermique serait due à l’hyperactivité d’une enzyme chymotrypsique du stratum corneum. D’autres protéines importantes de la barrière cutanée comme la loricrine et l’involucrine sont diminuées chez les patients atteints de DA. Dermatite atopique. Eczéma des genoux chez un adulte. Les anomalies immunologiques découvertes récemment ont montré que les cellules épidermiques jouent un rôle central dans l’induction de l’inflammation. La TSLP (thymic stromal lymphopoietin) est une cytokine ressemblant à l’IL-7 susceptible d’activer les cellules dentritiques et d’induire une molécule appelée OX 40 ligand capable d’entraîner une réponse Th2 inflammatoire. Les allergènes dans la peau Chez l’enfant, par exemple, l’apparition de la DA coïncide souvent avec la sensibilisation aux allergènes de l’environnement (atopènes), probablement en relation avec une altération de la barrière cutanée. Une étude transversale bordelaise portant sur des enfants âgés de 3 à 12 mois, 59 ayant une DA et 39 contrôles, semble confirmer cette hypothèse en montrant la forte prévalence de la sensibilisation retardée aux aéroallergènes domestiques et extérieurs par la positivité d’atopy-patch-tests chez les nourrissons porteurs de DA. DA et allergie Les auto-allergènes La chronicité des lésions de la DA pourrait être le résultat d’une autoallergie, comme l’ont montré plusieurs travaux. Parmi les nombreux auto-allergènes identifiés : – Hom s 2 est un auto-antigène intracellulaire ayant la capacité d’induire la synthèse d’interféron gamma par les cellules mononucléées des patients atopiques ou non. Cet interféron gamma pourrait entraîner l’apoptose des kératinocytes et la désintégration des cellules basales respiratoires ; – LEDGF/DSFS 70 (Lens epithelium- derived growh factor/dense fine speckles 70 kDa protein), facteur de transcription, est un antigène dont on a retrouvé des anticorps chez 30 % de patients atteints de DA. L’allergie alimentaire Ce sujet reste actuellement un problème controversé. Pour certains, le rôle de trophallergènes comme le lait de vache et l’oeuf pourraient jouer chez environ 50 % de très jeunes enfants un effet aggravant de leurs lésions de DA ; l’éviction de ces allergènes alimentaires auraient un effet bénéfique sur l’évolution de cet eczéma. Toutefois, dans une étude espagnole portant sur 44 enfants de moins d’un an atteints de DA et chez lesquels 60 % d’entre eux avaient une sensibilisation alimentaire, l’éviction des allergènes sensibilisants et leur réintroduction n’a eu aucun impact sur le profil évolutif de la DA. Une autre étude, allemande, n’a pas montré de bénéfice de l’introduction différée au-delà du 4e mois de l’alimentation solide, ni de l’éviction des aliments réputés les plus allergisants au-delà des 6 premiers mois. Les effets de l’allaitement maternel sur la survenue d’une DA varient selon les études : augmentation ou diminution, probablement en fonction de l’état allergique de la mère pendant la période d’allaitement. Le lait de vache, aliment souvent incriminé dans la DA, mérite d’être testé ; il ne doit pas être éliminé sans raison. Les acides gras essentiels oméga 3 ont un effet anti-inflammatoire et pourraient réguler la réponse immunitaire. Une étude a montré que l’augmentation de la consommation de poisson diminuerait l’incidence de l’eczéma à 1 an de 37 %. Les aéroallergènes Les aéroallergènes, en particulier les acariens, contiennent de nombreuses molécules dont certaines sont allergéniques avec une activité enzymatique. Ces molécules peuvent pénétrer à travers l’épiderme et exercer des actions directes sur les kératinocytes et les fibroblastes dermiques. DA et infection Les peptides antimicrobiens (bêtadéfensines et cathélicidines) sont déficitaires au cours de la DA. Les virus. L’eczéma herpeticum (éruption varicelliforme de Kaposi-Juliusberg serait lié à un déficit génétique de la cathélicidine, mais aussi à un déficit de l’interleukine 18. Le staphylocoque diminue la production d’interféron gamma par les CD 4 et les CD 8. L’infection staphylococcique a un effet amplificateur des réponses T spécifiques d’antigènes. Les levures. Malassezia joue un rôle aggravant dans les formes cervico-céphaliques de DA. La flore « malassézienne » est différente chez l’enfant (M. restricta) et l’adulte (M. globosa). Les facteurs favorisants Climat et saison peuvent avoir un certain impact sur de nombreuses allergies. Les enfants nés au printemps auraient une plus faible incidence de DA (22 %) par rapport à ceux nés en automne (35 %) due au moins en partie à une augmentation de l’humidité. Facteurs de risque précoce de DA chez l’enfant au cours de la première année. Des études japonaises ont attiré l’attention sur la présence d’une DA chez la mère et des taux bas de macrophages inflammatory protein-1beta dans le cordon maternel. L’étude de l’impact de l’exposition précoce aux aéro-allergènes sur la survenue ultérieure d’une DA a donné des résultats contradictoires. Une étude londonienne sur 593 enfants à montré le rôle favorisant de l’atopie familiale, mais n’a pas pu montrer le rôle favorisant de l’exposition précoce aux aéroallergènes (acariens, poils de chat). Par ailleurs, les études actuelles ne semblent pas concluantes en ce qui concerne l’utilisation des housses dans la lutte contre les acariens.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :