Publié le 12 nov 2007Lecture 18 min
Les pansements classiques et nouveaux : que choisir ?
S.Cairey-Remonnay, Centre de traitement ambulatoire des Plaies Chroniques, Service de dermatologie, CHU de Besançon

Les pansements évoluent très rapidement. Il existe actuellement plus de 2000 produits commercialisés pour le traitement des plaies. Il nous a paru essentiel de faire le point sur ces différents pansements (classiques, modernes) afin d'aider le clinicien dans ses choix thérapeutiques. Les différentes voies de recherche dans le domaine de la cicatrisation seront abordées dans un prochain numéro.
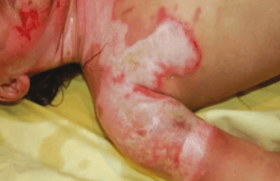
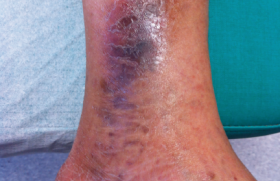
Les pansements classiques (1970-2000) G. Winter(1) et C.C. Hinman(2) ont montré en 1963 l’intérêt de la cicatrisation en milieu humide, concept qui a radicalement changé la façon de prendre encharge les plaies. Grâce à ces travaux, les pansements ont beaucoup évolué. En effet, ils n’étaient plus considérés comme une simple protection contre les agressions extérieures, mais ils apportaient à la plaie les conditions optimales d’humidité et de pH pour favoriser la détersion naturelle et réduire l’inflammation tout en respectant la colonisation bactérienne et les différentes phases du bactériocycle. Depuis les travaux de Winter et Hinman, plusieurs classes de pansements ont été développées : les hydrocolloïdes, les hydrocellulaires, les hydrogels, les alginates, les hydrofibres, les pansements au charbon, les tulles, les interfaces et les pansements semi-perméables, dont les indications aux différents stades des plaies sont rappelées dans le tableau 1. Les hydrocolloïdes Les hydrocolloïdes ont été les premiers pansements développés à partir du concept de cicatrisation en milieu humide. LPRP : Liste de produits et prestations remboursables. SAg : Sulfadizine argentique Caractéristiques Ce sont des substrats semi-synthétiques qui forment un gel en contact avec l’eau. Ils sont indiqués dans la prise en charge des plaies peu exsudatives depuis la phase de détersion jusqu’à l’épidermisation. Ils existent actuellement sous forme de plaques, poudres et pâtes. Les plaques sont constituées de deux couches : la carboxyméthylcellulose (CMC), qui forme la couche interne, est prise dans une masse adhésive. La couche externe est le plus souvent un film semi-perméable de polyuréthane qui assure l'occlusion et évite les contaminations par les germes extérieurs. Selon leur degré d’occlusion, les hydrocolloïdes sont semi-occlusifs ou occlusifs, sachant que la privation d'oxygène favorise la croissance du bourgeon charnu par stimulation de l’angiogenèse, de la prolifération des fibroblastes et de l’épithélialisation. Ces pansements adhèrent à la peau saine et non à la plaie. Leur élasticité permet une grande conformabilité, même aux reliefs osseux. Les hydrocolloïdes sont indiqués dans les plaies peu exsudatives depuis la phase de détersion jusqu’à l’épidermisation. Conseils d’utilisation La plaie est nettoyée à l’aide de compresses imprégnées de sérum physiologique ou d’eau courante. Le pourtour de la plaie doit être séché soigneusement. On recommande de laisser déborder l’hydrocolloïde de 2 à 3 cm des contours de la plaie. La durée de leur maintien en place est fonction du stade et de la rapidité de la gélification du produit (soit entre 2 à 7 jours maximum). • Contre-indications : – rares cas d’allergie à l’adhésif (colophane pour certains) ; – brûlures du 3e degré ; – plaies infectées ; – mycoses ; – nécroses sèches. Éviter l’utilisation avec l’Éosine®, l’alcool, le Dakin®, la Bétadine®. • Précautions d’emploi : à surveiller étroitement en cas d’artériopathie de stade IV et de plaies du diabétique. Les hydrocellulaires De gauche à droite : Nom commercial, Laboratoires, Formes, Remboursement Les hydrocellulaires sont apparus dans les années 1980. Ils sont indiqués dans la prise en charge des plaies peu à moyennement exsudatives depuis la phase de bourgeonnement jusqu’à l’épidermisation. Caractéristiques Ils sont composés d’une couche interne absorbante en mousse de polyuréthane et/ou de polyacrylate recouverte d’un film semi-perméable de polyuréthane. Ils existent sous forme de plaques adhérentes ou non, et de coussinets. Ils sont absorbants et ne se délitent pas. Les hydrocellulaires sont indiqués dans les plaies peu à moyennement exsudatives depuis la phase de bourgeonnement jusqu’à l’épidermisation. Conseils d’utilisation Les hydrocellulaires s’appliquent sur la plaie avec les mêmes précautions que les hydrocolloïdes. Ils doivent être renouvelés tous les 3 à 6 jours, dès que la marque de saturation visible à la surface du pansement s’approche à plus de 1 cm des bords. Ces dernières années, les fabricants ont apporté de nombreuses améliorations à leurs pansements hydrocellulaires. Ils les ont rendus plus absorbants en travaillant la texture de la mousse (forme et taille des alvéoles) et plus perméables à la vapeur d’eau et à l’oxygène. Ils ont également pensé à créer des formes adaptées aux différents types de plaies (cavitaires) et à leurs localisations anatomiques (sacrum, talon, etc.). Récemment sont apparus des pansements adhérents à la peau périphérique et dont le retrait est complètement atraumatique (ex : Mepilex®, Biatain contact®). • Contre-indications : éviter l’utilisation avec les agents oxydants, le Dakin®, l’eau oxygénée. • Précautions d’emploi : ne pas utiliser d’hydrocellulaire adhésif en cas d’irritation de la peau périlésionnelle ou sur une greffe. Les hydrogels De gauche à droite : Nom commercial, Laboratoires, Formes, Remboursement Caractéristiques Les hydrogels sont des polymères insolubles et comprennent des sites hydrophiles. Ils sont composés à 80 % d'eau. Ils possèdent un fort pouvoir d'humidification qui leur confère des propriétés détersives, permettant en particulier de ramollir les plaques de nécrose noire. Toutefois, ils peuvent être utilisés jusqu’en fin d’épidermisation sans aucun problème à condition que les plaies ne soient pas exsudatives. Ils existent sous forme de gel liquide ou de plaques. Ils sont perméables à l'oxygène et à la vapeur d'eau mais aussi aux bactéries. Les hydrogels permettent en particulier de ramollir les plaques de nécrose noire. Conseils d’utilisation Après nettoyage de la peau à l’eau courante ou au sérum physiologique, sécher les bords de la plaie. Appliquer sur la plaie une couche de gel d’environ 0,5 cm de hauteur. Le gel est en général recouvert d’un film semi-perméable. Son application doit être renouvelée tous les 2 à 4 jours. • Contre-indications : – allergies à l’un des composants ; – plaies exsudatives ; – gangrènes sèches des orteils ; – fistules. • Précautions d’emploi : ne pas recouvrir l’hydrogel d’un pansement absorbant ou de compresses tissées, car ceux-ci peuvent absorber l’eau du produit. Les alginates De gauche à droite : Nom commercial, Laboratoires, Formes, Remboursement Caractéristiques Les alginates sont des polymères d’acides alginiques (mannuronique, guluronique) issus des algues ; ils sont capables d’accélérer la détersion. Cet effet est lié à une stimulation des plaquettes, des monocytes et de la croissance des fibroblastes. Ils ont en outre un pouvoir bactériostatique et hémostatique. Les alginates sont préconisés depuis la phase de détersion jusqu’à l’épidermisation. Leur grande capacité d'absorption permet leur utilisation dans le traitement des plaies exsudatives et/ou infectées. Ils existent sous forme de plaques et de mèches. Les alginates sont capables d’accélérer la détersion et ont une grande capacité d'absorption. Conseils d’utilisation Après nettoyage à l’eau courante ou au sérum physiologique, sécher le pourtour de la plaie. Appliquer l’alginate sec, si la plaie est très exsudative ou l’imprégner de sérum physiologique, si la plaie est peu exsudative. Laisser dépasser l’alginate d’un demi-centimètre pour un retrait plus facile, puis le recouvrir d’un pansement secondaire. En début de détersion ou s’il existe une infection, changer l’alginate tous les jours. Espacer progressivement les changements jusqu’à 2 à 3 jours en fin de détersion. Attention, pour faciliter le retrait du pansement, il est conseillé de mouiller largement l’alginate avec de l’eau ou du sérum physiologique. • Contre-indications : – nécroses peu exsudatives ou sèches ; – plaies très sèches. • Précaution d’emploi : ne pas utiliser avec une solution alcaline. Les hydrofibres De gauche à droite : Nom commercial, Laboratoires, Formes, Remboursement Caractéristiques Les hydrofibres sont une nouvelle forme d'hydrocolloïdes très absorbante. Elles se gélifient au contact des exsudats sans se déliter. Elles sont utilisées depuis la phase de détersion jusqu’à l’épidermisation. Leur action est comparable à celle des alginates, mais sans les propriétés hémostatiques. Il existe des hydrofibres contenant de l’ion argent : Aquacel® Ag et Release®. Conseils d’utilisation Ils sont comparables à ceux des alginates. Les hydrofibres doivent être recouvertes d’un pansement permettant si possible de conserver le milieu humide (hydrocolloïde ou film semi-perméable) en cas de plaie peu ou moyennement exsudative. En revanche, en cas de plaie très exsudative, des compresses ou pansements américains seront maintenus par une bande de gaze ou un adhésif large, si la peau périphérique n’est pas fragilisée. • Contre-indications et précautions d’emploi : – nécroses peu exsudatives ou sèches ; – plaies très sèches. Les hydrofibres doivent être recouvertes d’un pansement permettant si possible de conserver le milieu humide. Les pansements au charbon De gauche à droite : Nom commercial, Laboratoires, Formes, Remboursement Ils sont utilisés en cas de plaies particulièrement malodorantes (plaies contaminées, cancéreuses...). Ils améliorent la qualité de vie des malades porteurs de plaies néoplasiques. Caractéristiques Certains pansements ont la capacité d’absorber des exsudats (Askina Carbosorb®, Carboflex®). Ils possèdent également un effet de contrôle sur la multiplication des germes. Ils existent sous forme de plaques, associées ou non à l’ion argent (Actisorb®). Conseils d’utilisation Après nettoyage à l’eau courante ou au sérum physiologique, sécher le pourtour de la plaie. Humidifier au besoin le pansement avec du sérum physiologique. Éviter de couper la plupart des pansements au charbon. En général, recouvrir le pansement de compresses ou d’un pansement secondaire. Changer le pansement si besoin tous les jours. • Précautions d’emploi. Les pansements au charbon ne sont pas indiqués en cas de : – nécroses sèches ; – plaies atones ; – plaies bien bourgeonnantes, rougeurs. En cas de plaie peu exsudative, appliquer une interface entre la plaie et le pansement au charbon pour éviter un retrait douloureux. Les tulles et les interfaces Caractéristiques Les tulles et les interfaces sont composés d'une base (gaze ou interface) imprégnée par un produit lipidique (vaseline) avec ou sans principe actif (sulfadiazine argentique, antiseptiques, corticoïdes, etc.). Particulièrement adaptés aux phases de bourgeonnement et d’épithélialisation, ils contrôlent mal l'exsudat et nécessitent des changements de pansements fréquents. Particulièrement adaptés aux phases de bourgeonnement et d’épithélialisation, les tulles et interfaces contrôlent mal l'exsudat. Conseils d’utilisation Après nettoyage de la plaie à l’eau ou au sérum physiologique, appliquer le tulle ou l’interface sur la plaie. Le(la) recouvrir d’un pansement secondaire. • Contre-indications : – allergie à l’un des composants ; – plaies très exsudatives. Les films semi-perméables De gauche à droite : Nom commercial, Laboratoires, Formes, Remboursement Caractéristiques Ils se présentent sous la forme de minces feuillets de polymères de polyuréthane, transparents, souples et extensibles. Grâce à leur structure, ils réalisent une deuxième peau synthétique qui adhère à la peau saine mais pas à la plaie. Ils se comportent comme une véritable barrière microbiologique perméable à l'oxygène et à la vapeur d'eau, mais imperméable aux bactéries et aux liquides venant de l'extérieur. Précautions d’emploi L’exsudat n’est pas pris en charge par ce type de pansements. Il reste maintenu au contact de la plaie sans aucun contrôle. C’est pourquoi ces pansements doivent être réservés aux plaies superficielles au stade de la réépidermisation ou aux érythèmes. • Contre-indications : – allergies ; – plaies exsudatives. Les produits à base de sulfadiazine argentique (SAg) La sulfadiazine argentique (Sag) (Flammazine®, Sicazine®) existe depuis 1930 et est apparue juste après la commercialisation des sulfamides. Son spectre antibactérien permet de couvrir la plupart des bactéries aérobies présentes sur les plaies, ainsi que le Peptostreptococcus pour les anaérobies. L’apparition de résistances (environ 10 à 20 % pour le staphylocoque doré ; 20 à 40 % pour le staphylocoque coagulase-négative et 10 à 20 % pour le streptocoque), le risque allergique dû à la présence de sulfonamides et l’arrivée de nouveaux pansements anti-infectieux ont réduit l’indication de la Sag. Celle-ci reste cependant encore pour beaucoup un traitement de référence des brûlures. Le Flammacérium® est un produit contenant de la Sag combinée au nitrate de cérium à 2 %. Il est utilisé dans les brûlures du 3e degré, où il se combine avec la nécrose cutanée pour former une croûte calcifiée qui isole la plaie d’une contamination extérieure. Plus récemment, différents produits ont fait leur apparition sur le marché : il s’agit d’interfaces (Altreet® Ag [enduction de vaseline + CMC + 1 mg Sag/cm2] et Urgotul® Sag [interface lipido-colloïde + 0,45 mg Sag/cm2]) et d’un produit combinant la Sag à de l’acide hyaluronique (Ialuset® Plus) ; ce dernier existe sous forme de crème et de compresses imprégnées. L’adjonction d’acide hyaluronique est intéressante car il s’agit d’un composant essentiel de la matrice extracellulaire. Ces produits sont préconisés dans les brûlures et les plaies superficielles à risque d’infection. Conseils d’utilisation – Pour la Sag, les interfaces imprégnées de Sag et Ialuset® Plus : appliquer le produit en une couche de 2 à 3 mm d’épaisseur ou une compresse imprégnée directement en contact avec la plaie nettoyée. Recouvrir le tout à l’aide d’un pansement secondaire. Renouveler l’application tous les jours. – Pour la Sag combinée au nitrate de cérium : le changement de pansement n’est pas douloureux si la crème est appliquée en couche épaisse et si l’on retire uniquement l’excédent de produit avant une nouvelle application. L’inconvénient de ce traitement est son opacité, qui empêche de visualiser le lit de la plaie. Les nouveaux pansements (2000-2007) Les pansements à l’argent Il existe un nombre impressionnant de pansements à l’argent : des alginates, des hydrofibres, des pansements au charbon, des hydrocellulaires, etc. (cf. tableau 2) Devant ce large éventail de produits, il est difficile de faire la part des choses. De plus, les pansements commercialisés actuellement ont des caractéristiques très différentes : certains produits correspondent à une extension de gamme où l’ion argent est ajouté à un produit déjà existant, d’autres produits ont été spécifiquement développés afin de transporter et de délivrer l’argent de manière contrôlée sur les plaies. Il faut savoir que pour être efficaces les pansements doivent être capables de délivrer l’ion argent en quantité suffisante sur le lit de la plaie (concentrations supérieures à la concentration minimale inhibitrice vis-à-vis des bactéries pathogènes). Les deux éléments jouant en la faveur de l’argent sont le large spectre d'action et la faible propension des bactéries à développer des résistances. Son efficacité est liée à la capacité de certains organismes à le concentrer à partir de solutions très diluées. Alors que l’ion argent semble inerte isolément, son rôle bactériostatique est dû à l'interaction avec l'humidité de la peau ou avec les sécrétions des plaies. L'avidité des protéines tissulaires pour cet ion entraîne des modifications de la structure membranaire (et donc une diminution de la viabilité cellulaire) et une dénaturation de l'ADN et de l'ARN (avec inhibition de la réplication). Pour assurer la bactéricidie, des ions cuivre chargés positivement se lient aux sites négatifs des membranes des bactéries et permettent la pénétration des ions argent et leur effet délétère sur l'ADN, l'ARN, les protéines du cytosol et la respiration mitochondriale, conduisant à la mort cellulaire. Le pansement Actisorb® Plus 25, a une structure particulière (argent pris entre deux feuillets de charbon activé recouverts de voile de nylon) qui ne permet pas de libérer l’ion argent au niveau de la plaie. Ce pansement capte en son centre les bactéries et les endotoxines et c’est l’argent contenu à l’intérieur du pansement qui inactive les bactéries. L'efficacité des nouveaux produits à base d'argent est cependant difficile à évaluer car les études publiées dans la littérature sont pour la plupart financées par les fabricants. De plus, les métaanalyses réalisées jusqu’à présent ne permettent pas de nous renseigner sur l’efficacité de ces produits et sur leur coût. D'après des études in vitro, il semble que la structure nanocristalline du pansement Acticoat® soit efficace contre le staphylocoque doré et le pyocyanique, ainsi que sur 150 autres germes pathogènes, y compris des bactéries multirésistantes, l'entérocoque résistant à la vancomycine, et des levures. Quand le protocole d’emploi est respecté, ce pansement apporte 70 à 100 µg/l d’argent de manière continue et pendant 72 heures, ce qui met au contact du lit de la plaie une solution bactéricide. Nous attendons d’avantage d’études sur ce produit, ainsi qu’un remboursement par la Sécurité sociale dans des indications bien pesées. Les pansements irrigo-absorbants De gauche à droite : Nom commercial, Laboratoires, Formes, Remboursement Tout d’abord développé en Suisse, Hydroclean®, premier pansement irrigo-absorbant, est arrivé sur le marché français en 2000. Ses principales indications sont la détersion des plaies chroniques plus ou moins infectées, mais également la préparation des plaies aiguës d’origine traumatique. Caractéristiques Ce pansement, Hydroclean® active, se présente sous la forme d’un coussinet ovale ou rectangulaire pré-imprégné de solution de Ringer. Il est formé de trois couches : une couche intermédiaire de jersey de polypropylène qui enrobe un coussinet en polyacrylate ; le tout est maintenu par un voile hydrophobe. Son mode d’action est intéressant car, dans un premier temps, il irrigue la plaie puis, dans un second temps, il dissout les tissus nécrotiques et la fibrine, et enfin absorbe une partie des exsudats, des débris et des germes souillant la plaie. Conseils d’utilisation Si le format du pansement prescrit ne suffit pas pour recouvrir une très grande plaie, il est possible d’utiliser plusieurs coussinets Hydroclean®. Ces coussinets peuvent être fixés à l’aide d’une bande adhésive non tissée si la peau périlésionnelle le permet ou à l’aide d’un film semi-perméable ou d’une bande cohésive. Le renouvellement du pansement doit s’effectuer toutes les 24 heures, voire plus fréquemment en tout début de soin d’une plaie très exsudative. En cas d’ulcères veineux, Hydroclean® pourra être utilisé sous une bande de contention car son voile hydrophobe empêche en partie le relargage de la solution de Ringer, mais il faudra tout de même être très vigilant et surveiller étroitement l’apparition d’une macération des berges de la plaie. En cas de plaies sèches ou douloureuses, il est conseillé d’appliquer un tulle vaseliné ou une interface entre Hydroclean® et la plaie. L’acide hyaluronique (AH) De gauche à droite : Nom commercial, Laboratoires, Formes, Remboursement Comme nous l’avons déjà rapidement vu avec Ialuset® Plus, l’AH est le principal composant de la matrice extracellulaire du derme. C’est un glycosaminoglycane qui semble agir par l'intermédiaire de récepteurs cellulaires impliqués dans la liaison à la cellule. Il intervient également à plusieurs étapes du processus de cicatrisation : l'inflammation, l'activité fibroblastique, l'angiogenèse et le phénomène de fermeture de la plaie sans cicatrice de type régénératif, que l’on peut observer dans la cicatrisation fœtale. L’AH est une chaîne de disaccharides de poids moléculaire élevé. Ses propriétés hygroscopiques et viscoélastiques élevées lui permettent de maintenir la plaie dans un milieu humide, favorable à la cicatrisation. Il est commercialisé sous différentes formes : crème, tulles imprégnés, feuille, mèches et microgranules. Conseils d’utilisation L’AH doit être appliqué sur une plaie propre tous les jours. Sous forme de crème, il doit recouvrir la plaie sur une couche de 2 à 3 mm d’épaisseur. Sous forme de compresse, il est directement appliqué sur la peau. Un pansement secondaire est conseillé (pansement sec ou hydrocellulaire). Pansements antalgiques Tous les pansements « modernes » sont conçus pour être moins douloureux, mais il a récemment été proposé un pansement assurant la libération d’un principe actif antalgique directement dans la plaie. Biatain-Ibu® est un nouveau pansement hydrocellulaire qui relargue localement un anti-inflammatoire non-stéroïdien (ibuprofène 0,5 mg/cm2). Il est indiqué dans les plaies chroniques exsudatives modérément fibrineuses, douloureuses type ulcère de jambe, mais aussi brûlures de 2e degré peu étendues, plaies postopératoires, sites donneurs de greffe, escarres et ulcère du pied diabétique. Les études cliniques n’ont pas montré de retard de cicatrisation. Biatain-Ibu® s’utilise recouvert d’un pansement secondaire et peut être changé tous les 2 à 3 jours.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :