Publié le 17 fév 2016Lecture 4 min
Une innovation dans l’urticaire chronique spontanée
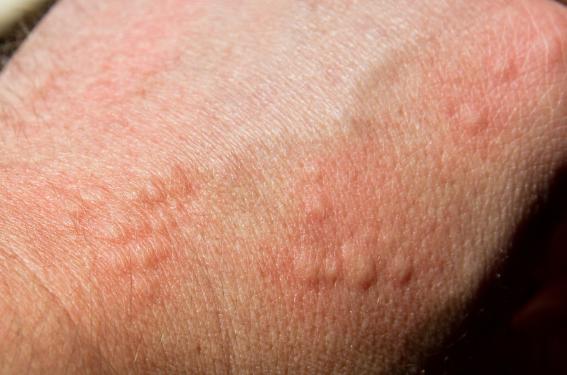
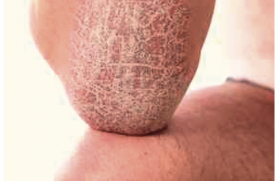
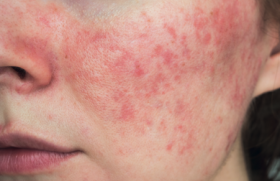
De nouvelles données épidémiologiques confirment le fardeau humain et économique que représente l’urticaire chronique. Une actualisation des recommandations internationales sur sa prise en charge réalisée en 2013 a modifié les pratiques. L’omalizumab (Xolair®), qui a récemment enrichi l’arsenal thérapeutique de l’urticaire chronique spontanée, est remboursé depuis novembre dernier.
D’après une enquête rétrospective européenne, seulement un tiers des patients atteints d’urticaire chronique (UC) est correctement traité(1). L’étude française observationnelle rétrospective ETNA montre, sans surprise, que les antihistaminiques anti-H1 constituent le traitement de première intention(2), conformément au dernier consensus international(3). Ils sont prescrits à la dose de l’AMM, par 83 % des dermatologues, 60 % des internistes et 89,5 % des allergologues et des médecins généralistes. Dans cette étude, près de 80 % des patients avaient une UC spontanée (UCS), l’une des deux formes distinguées par la nouvelle classification (avec la forme aiguë)(3). L’UC évoluait depuis 48 mois en moyenne et jusqu’à plus de 3 ans dans 33,6 % des cas. Un tiers des patients, eux, souffrait d’un angiœdème associé (29,5 %) ou isolé (4,3 %). Plus de trois quarts des médecins (78,4 %) estiment que l’UCS est modérée à sévère. Parmi les patients traités par anti-H1 aux doses standard, 51 % ont eu une réponse insuffisante. En cas d’échec de cette première ligne de traitement, 94,1 % des dermatologues augmentent les doses ; là encore, comme le stipulent les recommandations qui préconisent une augmentation jusqu’à 4 fois la dose si les symptômes persistent plus de 2 semaines(3). Des études anciennes ont montré que l’impact de l’UC sur la qualité de vie (QDV) est souvent sous-estimé et comparable à celui de la dermatite atopique ou du psoriasis. Plus récemment, il a été montré que les patients atteints d’UC avaient une détérioration significativement plus élevée de leur état mental et psychique que ceux souffrant de psoriasis tous stades confondus(4). Ce retentissement majeur est également retrouvé dans l’étude internationale non interventionnelle ASSURE-CSU. Selon les données françaises de cette étude, environ 50 % des patients ont une UCS modérée à sévère (UAS7 ≥ 16), 68,4 % ont consulté 2,6 fois en moyenne pour leur UCS au cours des 12 mois précédents et les coûts totaux directs de l’UC atteignent 2 443,6 € par patient par an(5). Les UC « résistantes » En cas de persistance des symptômes, plus de 1 à 4 semaines sous traitement de deuxième ligne, l’UC relève d’un traitement à initiation hospitalière (omalizumab ou autre immunosuppresseur ou antileucotriène). Pour ces UC « résistantes », une consultation spécialisée assurée par trois dermatologues a été mise en place en novembre 2014 à l’hôpital Larrey du CHU de Toulouse. Le premier retour d’expérience permet de faire un état des lieux sur les caractéristiques de la population des patients avec problème thérapeutique et sur leur parcours de soins. Cette étude descriptive porte sur 123 dossiers. Près de 20 % des sujets ne souffraient pas d’UC (n = 26). Ils avaient été adressés par des médecins généralistes dans 91 % des cas et ont été exclus de l’analyse. Les patients reçus à la consultation étaient âgés en moyenne de 40 ans (de 5 à 83 ans), le plus souvent de sexe féminin (74 %) et avec une UC superficielle et profonde (54 %). La durée moyenne d’évolution de leur maladie était de 49 mois. La majorité avait vu un seul médecin avant la consultation (58 %), les autres deux médecins de spécialité différente. Des explorations ont été réalisées chez 52 % des patients. Au final, sur les 97 patients authentifiés comme ayant une UC, 94 avaient une UC vraie et 3 une éruption pseudo-urticarienne. L’omalizumab (Xolair®) a obtenu une AMM en traitement additionnel dans l’UCS spontanée chez les adultes et les adolescents à partir de 12 ans en traitement additionnel aux traitements anti-H1 en cas de réponse insuffisante à ces derniers malgré une prise en charge optimisée. Il est remboursé depuis novembre 2015. Son efficacité dans cette indication a été démontrée par deux études de phase III multicentriques, randomisées, en double aveugle contre placebo : ASTERIA I et II(6). Elles ont été menées sur une population de patients présentant des caractéristiques similaires à ceux de la vraie vie. Au cours de ces études, l’omalizumab à la dose de 300 mg toutes les 4 semaines a entraîné une diminution du score hebdomadaire de sévérité du prurit de, respectivement, - 9,40 et -9,77 avec des différences statistiquement significatives comparativement au placebo (p < 0,0001). C’est un médicament d’exception dont la prescription initiale et le renouvellement sont réservés aux spécialistes en pneumologie, pédiatrie, médecine interne et dermatologie. C. F. D’après un symposium Novartis, modéré par F. Bérard et A. Barbaud (Nantes), avec la participation de F. Pelletier (Besançon), F. Giordano-Labadie (Toulouse) et F. Cambazard (Saint-Étienne)
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :