Publié le 20 juin 2024Lecture 8 min
La gale en 2024 - Épidémiologie et conduite à tenir
Catherine OLIVERES-GHOUTI, Paris

Entre janvier et avril 2024, plusieurs foyers de gale se sont déclarés dans des lieux de vie collectifs, suscitant l’inquiétude quant à une recrudescence de cette maladie contagieuse.
Selon les données épidémiologiques de l’OMS, le nombre de nouveaux cas de gale dans le monde serait d’environ 300 millions par an. La gale touche aussi bien les hommes que les femmes, de tous les âges, de tous les milieux sociaux et sur tous les continents. Il y a une augmentation du nombre de cas en hiver probablement due à la promiscuité plus importante dans les lieux de vie.
En France, depuis janvier 2024, des épidémies de gale ont touché un lycée dans l’Hérault, des collèges dans l’Ariège et les Hautes-Pyrénées et un EHPAD dans le Cher. La gale n’étant pas une maladie à obligation de déclaration, Santé publique France ne réalise pas de suivi précis.
Comme l’infestation par les poux – que toutes les mamans redoutent chaque année dès la rentrée scolaire –, la gale est une dermatose parasitaire bénigne.
L’inquiétude vient surtout de la situation en Grande-Bretagne où, en janvier 2024, nos collègues dermatologues ont signalé une augmentation «cauchemardesque» des cas de gale.
Il semble aussi que la gale fasse souvent l’objet d’un sous-diagnostic, car elle considérée à tort comme une maladie honteuse, une maladie des gens sales, alors qu’elle touche n’importe qui, quel que soit l’âge, l’hygiène de vie et le milieu social.
Ainsi, face à l’augmentation des prescriptions de médicaments pour la traiter, il faut en rappeler les fondamentaux.
ÉPIDÉMIOLOGIE
Cycle de vie du sarcopte
La gale est une dermatose hautement contagieuse due à l’acarien Sarcoptes scabiei (figure 1).
Figure 1. Sarcoptes scabiei.
Ce parasite n’est pas visible à l’œil nu, car le sarcopte vit dans la peau, et il est fondamental de connaître son cycle de vie.
Les sarcoptes s’accouplent sur l’hôte. Après la fécondation, le mâle meurt et la femelle, nettement plus grosse, creuse des sillons où elle pond 3 à 5 œufs chaque jour, durant un ou deux mois, avant de mourir. Chaque jour, la femelle progresse de 1 à 2 mm. Les œufs éclosent en 4 ou 5 jours pour donner chacun une larve qui sortira du sillon. Après plusieurs mues, la larve se transforme en nymphe puis en sarcopte adulte. Il faut entre 10 et 15 jours aux larves pour devenir adultes.
Il est important de bien comprendre ce cycle pour expliquer aux patients la nécessité de se traiter et de renouveler le traitement 10 jours après le traitement initial. Cela devra être écrit clairement sur l’ordonnance, et il faudra relire cette ordonnance avec le patient pour s’assurer qu’il a tout bien compris.
Transmission
Dans 95 % des cas, la transmission de la gale est directe. Elle se fait alors par les femelles adultes fécondées le plus souvent, et par contact direct et prolongé peau contre peau. Ainsi les rapports sexuels favorisent-ils la transmission, raison pour laquelle la gale est considérée comme une IST. Et c’est ce qui explique aussi que sa diffusion est importante dans les familles ou les communautés de vie (EHPAD, internats, colonies de vacances, prisons, etc.).
La transmission se fait aussi de manière indirecte, comme dans 5 % des cas par le linge, la literie ou le mobilier en tissu et en cuir… Les sarcoptes vivants retrouvés dans la literie ou le linge sont cependant affaiblis, et donc moins infectants. Plus rare, cette transmission est surtout retrouvée dans les collectivités.
Contagion
La période d’incubation de la gale est en moyenne de 1 mois, et peut s’étendre jusqu’à 6 semaines. En cas de réinfestation, cette période d’incubation est réduite à quelques jours.
FORMES CLINIQUES
Il existe trois formes de gale : la gale commune, la gale profuse et la gale «norvégienne». La gale commune est la plus fréquemment rencontrée. La période d’incubation est de 2 à 3 semaines.
Le diagnostic
N’oublions pas qu’il n’y a pas dans la gale classique de signe pathognomonique. Seuls l’interrogatoire et la topographie des lésions permettent le diagnostic. Il n’y a pas non plus de lésion «spécifique» de la gale : ce sont des lésions de grattage. Il faut alors rechercher le sillon, à savoir une lésion rouge sinueuse, qui correspond au trajet du sarcopte sous la peau, difficile à retrouver chez les gens «propres» (figure 2).
Figure 2. Recherche de sillon chez un patient. Avec un peu de chance, on pourra voir le sarcopte au dermatoscope.
Le diagnostic se fait donc sur l’existence d’un prurit important, le plus souvent nocturne et parfois insomniant. Le prurit conduit au grattage qui entraîne une inflammation, voire une infection. Devant un prurit nocturne qui touche plusieurs personnes de la même famille ou du même groupe, on doit penser en premier à la gale…
La topographie est alors très évocatrice : entre les doigts des mains, entre les seins, sur la face antérieure des poignets, les fesses, les organes génitaux, le dos.
Chez le nourrisson, le prurit mais aussi la présence de vésicules ou de micronodules au niveau des paumes des mains, des plantes des pieds, des plis axillaires ou inguinaux doivent faire porter le diagnostic de gale (figure 3).
Figure 3. Diagnostic de gale chez un nourrisson.
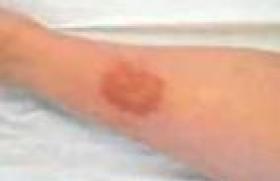
Souvent non diagnostiquée, la gale peut devenir profuse, du fait d’un traitement inadéquat : corticoïdes locaux, antimycosiques topiques, etc. (figure 4).
Figure 4. Gale devenue profuse en raison d’un traitement inadéquat.
TRAITEMENT DE LA GALE
Il n’y a pas de guérison spontanée. L’objectif thérapeutique est d’éradiquer le parasite et surtout de prévenir la contagion. Le traitement individuel est donc relativement simple. Il doit obligatoirement s’accompagner d’un traitement du linge potentiellement contaminé pour éviter une épidémie (surtout en collectivité mais aussi dans le domaine familial), et d’un traitement du «premier cercle».
Il ne faut surtout pas oublier le traitement symptomatique du prurit par des antihistaminiques, et de prévenir le patient et son entourage que le prurit peut persister près de 15 jours, même avec un traitement correct.
En cas de surinfection bactérienne avérée, une antibiothérapie par voie orale (à visée antistaphylococcique et antistreptococcique) doit être instaurée 24 à 48 heures avant le traitement spécifique de la gale.
Il existe deux types de traitements antiparasitaires : le traitement local et le traitement par voie générale. Pour faciliter la compliance, on préférera le traitement per os en 1re intention, sauf pour les femmes enceintes et allaitantes et les enfants de moins de 2 ans ou de moins de 15 kg (se reporter au Dictionnaire Vidal).
Traitement per os
L’ivermectine (Stromectol®) est le seul traitement par voie générale. Il se présente sous la forme de comprimés non sécables de 3 mg. C’est le traitement de 1re intention pour les adultes et les enfants qui pèsent plus de 15 kg.
• Mode et délai d’action
L’ivermectine est active sur le sarcopte adulte, pas sur les œufs et probablement partiellement sur les larves. C’est un insecticide (famille des avermectines) qui inhibe la fonction musculaire des arthropodes, conduisant à la paralysie puis à la mort du parasite par asphyxie (action sur la jonction neuromusculaire). La concentration maximale de l’ivermectine dans la peau est atteinte 8 heures après la prise et diminue 24 heures après la prise.
• Posologie et schéma thérapeutique
Il faut une dose per os de 0,2 mg/kg de poids, administrée à J0 et J10. Les comprimés seront pris avec un grand verre d’eau pendant les repas, ce qui améliore l’absorption ; pour les enfants, on peut écraser le comprimé.
La deuxième prise entre J10 et J14 est indispensable pour permettre d’éradiquer les œufs et les larves arrivés à maturation et transformés en sarcopte. Cette deuxième dose accélérerait la guérison.
Traitement local
Le traitement local consiste en deux applications à J0 et J10. Il est fait le soir pour toute la famille en même temps. Ensuite, il faut se coucher nu dans des draps propres, après avoir traité le matelas, le sommier et l’oreiller avec un spray adéquat (A-Par®, Codexial Enviroscab Spray®).
• L’Ascabiol® 10 % (émulsion de benzoate de benzyle, laboratoire Zambon), qui avait disparu depuis des années, vient de ressortir avec une nouvelle formule. Il est indiqué chez les adultes et les enfants à partir de 1 mois. À J0, l’Ascabiol® est appliqué en 2 couches successives à 10-15 minutes d’intervalle, en insistant sur les plis, les espaces interdigitaux, le nombril, les parties génitales externes, sous les ongles, et en évitant le visage et les muqueuses. La douche suivante sera prise 24 heures après seulement, en rinçant abondamment et en utilisant une serviette propre. L’application est à renouveler à J8 avec les mêmes modalités qu’à J0.
• Topiscab® crème 5 % (perméthrine, laboratoire Codexial) est un traitement local destiné aux adultes et aux enfants de plus de 2 mois, sans contre-indication chez la femme enceinte, mais à éviter chez la femme allaitante (ou à arrêter 24 heures avant l’allaitement). Le traitement consiste en deux applications cutanées, une à J0 et l’autre à J8 (le délai ne doit pas être inférieur à 7 jours ou supérieur à 14 jours). Se référer au Dictionnaire Vidal pour la posologie chez l’enfant. Chez l’adulte, un tube par patient à appliquer pendant toute la nuit. Ne pas se laver pendant 8 à 10 heures après l’application. Mêmes zones à traiter qu’avec l’Ascabiol® en insistant sur les plis, les espaces interdigitaux, les organes génitaux.
Traitement de l’environnement
• Penser à l’environnement humain en premier lieu.
Tous les membres du cercle familial restreint doivent être traités le même jour. Les adolescents doivent prévenir leur petit copain ou petite copine, afin que ceux-ci se traitent localement (si pas de symptômes) ou qu’ils aillent voir leur médecin pour une prescription d’ivermectine (si symptômes). N’oublions pas que la gale est une IST, et que par conséquent il ne faut pas dormir dans le même lit qu’une personne non traitée ou traitée différemment.
Dans les communautés (EHPAD, internats…), il convient de traiter les personnes habitantes et le personnel. Le risque en cas de non-traitement des cercles autour du patient est une nouvelle transmission.
• Traiter l’environnement matériel
Tout le linge porté dans les jours précédant le traitement doit être lavé à 60 °C. Pour les vêtements ne supportant pas cette température de lavage, il faut les mettre dans des sacs plastiques avec un insecticide (A-Par® ou Codexial Enviroscab Spray®) pendant 24 à 48 heures.
Ne pas oublier de traiter les canapés, les sièges de voiture en tissu, les sièges auto, les peluches, etc.
Les échecs sont dus à une mauvaise compliance. Il faut donc une ordonnance complète et claire pour chaque membre de la famille, en vérifiant la posologie par rapport au poids du patient et de son âge.
L’ordonnance sera relue par le patient devant le médecin. Ne pas hésiter à lui demander si tout est bien compris. Le patient devra prévenir les personnes avec lesquelles il a été en contact. Penser aussi à donner une seconde ordonnance mentionnant que le prurit peut persister pendant 15 jours et prescrire des antihistaminiques et des émollients anti-grattage.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :