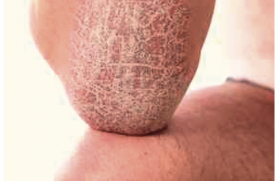
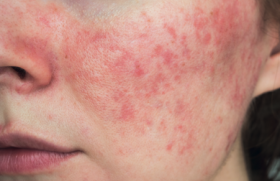
Publié le 28 mai 2019Lecture 5 min
Dermatites des mains, les pièges à éviter
D. CARO, Boulogne-Billancourt
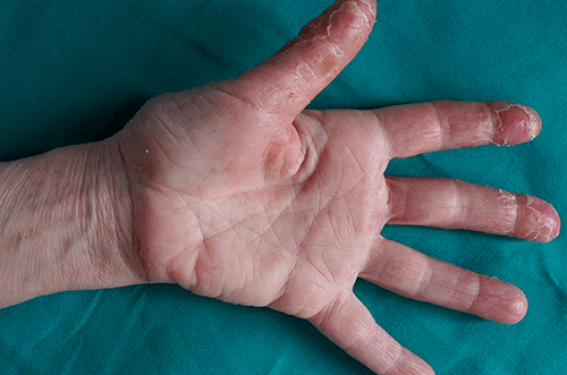
Les lésions cutanées au niveau des mains sont fréquentes. Le plus souvent, il s’agit d’un eczéma et, dans plus de la moitié des cas, celui-ci est d’origine professionnelle. Le diagnostic, et surtout les mesures à prendre, ne sont pas toujours évidents. L’eczéma peut parfois masquer ou être confondu avec d’autres dermatites moins fréquentes. Le diagnostic et le traitement nécessitent toujours une enquête minutieuse.
Les eczémas de mains peuvent revêtir diverses formes morphologiques : eczéma chronique fissuraire, eczéma récidivant vésiculeux dit « dyshidrosique », eczéma palmaire hyperkératosique, pulpite, etc. Ils relèvent également des étiologies variables, pas toujours en lien avec une forme clinique particulière. Peuvent être incriminés : les irritants (après élimination d’une allergie de contact), des allergènes (latex, aliments, animaux, produits biologiques, etc.) validés par la positivité des tests épicutanés, une atopie (cause endogène). Parfois, aucune cause n’est retrouvée, ces formes d’eczéma ressemblent à la dyshidrose ou à un psoriasis débutant.
Irritation ou allergie ?
Devant tout eczéma qui dure depuis plus de 3 mois, des tests épicutanés doivent être pratiqués.
Cet examen est notamment essentiel pour différencier un eczéma dû aux irritants d’une allergie de contact, sachant que les deux peuvent être associés. Les irritants sont responsables d’au moins un 1/3 des eczémas de mains et aggravent les autres formes d’eczéma.
Le travail en milieu humide est un des principaux irritants. Il peut être défini selon les critères suivants : mains dans l’eau plus de 2 heures par jour, lavages des mains plus de 20 fois par jour, port de gants occlusifs plus de 2 heures par jour ou changements fréquents de gants plus de 20 fois par jour.
Le traitement curatif et préventif repose avant tout sur l’arrêt de l’exposition. Rappelons que les savons sont beaucoup plus irritants que les solutions hydroalcooliques (SHA), qui piquent en cas d’écorchure mais qui ne sont pas ou peu irritantes. L’utilisation régulière de crèmes émollientes restaure la barrière cutanée.
Lorsque la cause est d’origine professionnelle — ce qui est fréquent — on peut proposer un arrêt de travail de courte durée, le temps de la cicatrisation des lésions, avant une reprise de l’activité tenant compte de l’éviction des irritants. L’utilisation de gants nitriles à longues manches est préférable aux gants en vinyle qui laissent passer bon nombre de substances.
Si les tests épicutanés sont un élément fondamental du diagnostic, il convient de se méfier de résultats surprenants, comme le montre l’observation suivante.
Un cas étonnant
Cette vendeuse dans un magasin de vêtements a brutalement développé un eczéma sévère des mains. L’interrogatoire révèle des antécédents d’atopie dans l’enfance. Les tests épicutanés pratiqués montrent une forte positivité à pas moins de 18 allergènes : métaux, parfums, antibiotiques, caoutchouc, émulsifiants etc.
Après 9 mois d’arrêt de travail et un traitement par dermocorticoïdes, la patiente présente encore quelques lésions localisées aux mains et au niveau de la boucle de ceinture, mais dit parfaitement supporter les parfums, les déodorants, les cosmétiques qu’elle utilise quotidiennement et les gants en caoutchouc.
La réalisation de nouveaux tests épicutanés montre une allergie au nickel et rien d’autre. Cette patiente avait l’habitude de manipuler des pièces de monnaie dans sa poche. Elle a pu reprendre son travail en excluant de toucher des objets contenant du nickel. Les neuf mois d’arrêt de travail étaient parfaitement inutiles.
En cas d’échec, se poser les bonnes questions
Parfois, le diagnostic est assez simple à poser, mais les mesures à appliquer sont difficiles à mettre en œuvre. La présence d’allergies multiples chez un travailleur dans un secteur d’activité manipulant de nombreux produits, comme le nettoyage, la coiffure ou l’alimentaire, oblige à une enquête minutieuse et une compréhension précise de la part du patient de ce qu’il peut faire ou ne pas faire. Il faut étendre les recommandations à la vie domestique. Ces difficultés expliquent de nombreuses rechutes. Il faut savoir reprendre l’enquête et réexpliquer les mesures à appliquer. La collaboration du médecin du travail et l’éducation thérapeutique sont essentielles pour la prise en charge de ces dermatites de contact.
Il importe par ailleurs de bien distinguer les différentes causes des lésions d’eczéma qui ne relèvent pas nécessairement du même traitement.
Bien définir les causes de l’eczéma
C’est ce que montre l’histoire de ce chirurgien souffrant d’atopie depuis l’enfance. À l’occasion d’une poussée sévère de sa dermatite atopique, non résolue par les dermocorticoïdes ou la cyclosporine, il est mis sous dupilumab. L’efficacité de la biothérapie est excellente mais il persiste un eczéma des mains. Des tests épicutanés pratiqués sous dupilumab sont positifs à la diphénylguanidine, accélérateur de vulcanisation des gants chirurgicaux. L’eczéma de contact qui implique la voie Th1 n’est pas amélioré par le traitement de la dermatite atopique qui implique la voie Th2 ; le dupilumab inhibe la signalisation de l’IL4 et IL13. La dermatite de contact de ce chirurgien a pu être résolue avec le port de gants médicaux sans accélérateur de vulcanisation en polychloroprène, en nitrile ou en élastomère styrène.
Des tableaux cliniques complexes
Il existe également de véritables pièges diagnostiques qui, face à des tableaux cliniques complexes, amènent à pousser les investigations. Tel est le cas d’une femme de ménage présentant une dermatite des mains hyperkératosique psoriasiforme avec des fissures, des crevasses et un prurit. Les lésions sont bien délimitées. Elles concernent également le pourtour des ongles ; les cuticules sont sèches, effilochées ; il y a de petites hémorragies. Les tests épicutanés sont négatifs (notamment pour les caoutchoucs et métaux). Les dermocorticoïdes sont inefficaces. Ce tableau clinique doit faire évoquer des mains mécaniques. Il faut faire une biopsie et rechercher des anticorps dans le sang. Le diagnostic de dermatomyosite, et plus précisément de syndrome des antisynthétases avec anticorps anti-Jo1, a pu être posé. Un bilan plus complet doit être pratiqué pour juger de l’extension de la maladie.
Enfin, certaines dermatites des mains sont d’origine infectieuse. Il faut savoir y penser. Une infection à Parvovirus peut donner des lésions eczématiformes prurigineuses des mains, légèrement violacées, un purpura des chevilles et des hémorragies sous-unguéales. Les dermocorticoïdes sont inefficaces. Un prélèvement sanguin montre une élévation du fibrinogène et des IgG et IgM parvovirus positifs.
De même, une infection à Borrelia peut occasionner, plusieurs mois ou plusieurs années après l’atteinte primaire, une éruption douloureuse des mains. La consistance des téguments est modifiée ; on observe des plaques infiltrées isolées, des œdèmes, une infiltration inflammatoire des extrémités (mains, pieds, genoux, fesses) de coloration rose clair ou bleutée. Au fil du temps, les lésions deviennent indurées et fibreuses ; il y a une atrophie dermo-épidermique ; la peau paraît fine, froissée, brillante, avec une transparence épidermique. Sont souvent associés des signes généraux : fatigue, sensibilité au froid, neuropathies périphériques, atteinte articulaire ou cardiaque. Le prélèvement sanguin montre un discret syndrome inflammatoire (VS accélérée, hypergammaglobulinémie et, parfois cryoglobulinémie).
Le diagnostic repose sur la clinique et la sérologie (IgG positif et PCR positive pour Borrelia burgdorferi).
Le traitement antibiotique (doxycycline 100 mg 2x/j pendant 28 jours, ceftriaxone IV 2 g/j pendant 21 j) est efficace au stade inflammatoire mais s’il y a une atrophie, celle-ci est irréversible.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :