Publié le 13 mai 2020Lecture 7 min
La rougeole, une maladie bénigne ? Des complications à connaître
Marie-Aliette DOMMERGUES, Centre hospitalier de Versailles, Le Chesnay
Devant l’augmentation mondiale de l’hésitation vaccinale, il est essentiel de rappeler la sévérité potentielle de la rougeole, maladie à prévention vaccinale en recrudescence du fait d’une insuffisance de couverture dans les populations.
L'Organisation mondiale de la santé (OMS) a indiqué que plusieurs pays connaissent actuellement des « flambées de rougeole d’ampleur notable », l’ensemble des régions du monde étant confrontées à une hausse soutenue du nombre de cas. Les données préliminaires montrent que les cas de rougeole continuent de croître, ceux rapportés ayant augmenté de 300 % au cours des 3 premiers mois de l’année 2019, par rapport à la même période en 2018. Or, cette maladie est à l’origine de complications parfois mortelles.
Quelles complications ?
En France, depuis 2008, plus de 26 000 cas de rougeoles ont été recensés, avec plus de 1 500 pneumopathies graves, 38 complications neurologiques et 23 décès (dont 3 en 2018). Environ 20 % des patients ont été hospitalisés, dont 1 % en réanimation. Les formes compliquées sont plus fréquentes chez les patients âgés de moins de 1 an et de plus de 20 ans.
Dans les pays développés, les complications les plus sévères sont la pneumonie chez l’enfant et l’encéphalite aiguë chez l’adulte. La fréquence des décès est de l’ordre de 0,2 %. Les complications les plus fréquentes, telles la diarrhée (5-13 %) ou l’otite moyenne aiguë (5-9 %) sont habituellement bénignes.
Complications pulmonaires et ORL
Plus graves, les pneumonies virales ou bactériennes surviennent dans 1 à 7 % des cas (20-50 % des patients hospitalisés). Les surinfections bactériennes se traduisent généralement par une reprise de la fièvre après la phase éruptive et une aggravation de la toux. La pneumonie interstitielle à cellules géantes s’observe chez les sujets ayant un déficit de l’immunité cellulaire ou en cas de malnutrition. Cette pneumopathie est la conséquence de la multiplication virale au niveau de l’arbre respiratoire. Elle se caractérise par une détresse respiratoire progressive, très fébrile, allant jusqu’à l’hypoxémie réfractaire et au décès. Elle peut survenir à la phase aiguë ou dans les 2 mois suivant la rougeole. Il existe, dans le tissu pulmonaire, des cellules géantes multinucléées, parfois retrouvées dans le liquide de lavage broncho-alvéolaire.
La laryngite striduleuse, pouvant survenir lors de la phase d’invasion ou d’état, est d’origine virale et bénigne. Les laryngo-trachéo-bronchites sévères, à l’origine d’une détresse respiratoire, sont plus rares, le jeune âge (< 2 ans) et les surinfections bactériennes contribuant à la gravité du tableau clinique.
Complications neurologiques
Les complications graves sont surtout d’ordre neurologique.
L’encéphalite aiguë postinfectieuse (1/1 000 cas), de mécanisme auto-immun, survient le plus souvent au 5e jour de l’éruption (1-14 jours). Elle se manifeste par un syndrome méningé plus ou moins franc,des troubles de la conscience,parfois un coma et des convulsions. L’évolution est variable : régression en quelques jours à quelques semaines, 10 à 15 %de décès, 20 à 40 % de séquelles en cas de survie. Il s’agit dans ce cas de séquelles neurologiques (déficits sensitifs et moteurs, troubles du tonus et de la coordination, épilepsie) et psychiques (troubles du comportement, hallucinations, retard mental).
L’encéphalite aiguë retardée ou encéphalite subaiguë à inclusions, liée à l’agression virale, survient 2 à 6 mois après l’éruption, essentiellement chez des sujets immunodéprimés. Il coexiste généralement des convulsions et des troubles de la conscience, avec une détérioration progressive et un taux de mortalité élevé.
La panencéphalite subaiguë sclérosante (PESS) (0,5 à 4/100 000 cas) survient en moyenne 7 ans après l’éruption (1 mois ½ à 18 ans). Elle se manifeste par des convulsions myocloniques, une régression progressive motrice et cognitive avec démence. L’analyse du LCR permet la détection d’anticorps antirougeoleux, et l’EEG met en évidence des complexes périodiques spécifiques. L’évolution est constamment mortelle, en général 1 à 4 ans après le début de la maladie, dans un tableau de rigidité de décortication avec troubles végétatifs.
L’infection rougeoleuse précoce est un facteur de risque : quand elle survient avant l’âge de 2 ans (vs après 5 ans), le risque de survenue d’une PESS est multiplié par 16.
Complications gastro-intestinales
La plus fréquente est la diarrhée, rapportée chez 14 à 59 % des enfants hospitalisés pour rougeole.Ont été décrites des atteintes buccodentaires (gingivo stomatite, péricoronite), des lymphadénites mésentériques, de rares hépatites aiguës fulminantes, des pancréatites et des appendicites.
Complications ophtalmologiques
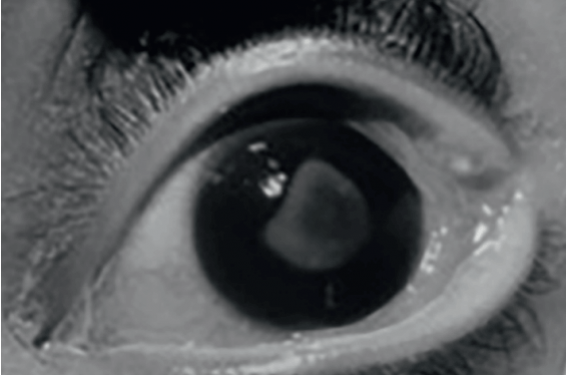
Les complications oculaires sont fréquentes, mais surtout graves dans les pays en développement. Les lésions induites parle virus sont le plus souvent des conjonctivites et des kératites superficielles. La kératite est presque constante, les lésions cornéennes apparaissant dès la phase prodromique. Les signes révélateurs sont non spécifiques et se confondent en partie avec ceux de la conjonctivite (sensation de grains de sable, de brûlure oculaire, photophobie, douleurs oculaires rares). L’atteinte cornéenne,souvent superficielle et centrale,est résolutive avec un traitement symptomatique. Parfois, la rougeole se complique de phtisie oculaire. Elle est responsable de15 000 à 60 000 cécités/an.Cette complication est favorisée par le déficit en vitamine A, l’utilisation de remèdes traditionnels, la surinfection bactérienne.
Autres complications
Le purpura thrombopénique aigu,survenant environ 2 semaines après l’éruption, d’origine autoimmune, est rare. Ont été décrites des méningites lymphocytaires sans encéphalite, des myélites,des myocardites, des péricardites,des glomérulonéphrites.
Quels facteurs de risque ?
En dehors de l’immunodépression, congénitale ou acquise, les principaux facteurs de risque de complications sont la grossesse et la malnutrition.
La grossesse
La rougeole, lors de la grossesse,est associée à un risque accru d’avortement (20 à 50 %), de mort fœtale et de prématurité,ces événements pouvant être en rapport avec l’hyperthermie maternelle. Le virus de la rougeole n’est pas embryotoxique et n’induit pas de malformations fœtales.
Les rougeoles congénitale ou néonatale, bien que très rares, peuvent être sévères, le taux de décès rapporté allant jusqu’à 30 % des cas. Cinq cas de PESS survenus chez des enfants dont la mère a eu la rougeole au moment de l’accouchement sont publiés. Quatre de ces enfants ont déclaré la maladie avant l’âge de 2 ans, dont trois avant un an. La grossesse semble également augmenter le risque de complications chez la mère(laryngites, pneumopathies,hépatites).
La malnutrition
La létalité de la rougeole dans les pays en développement est de 2 à15/100 cas. La grande sensibilité des enfants à cette infection dans ces pays s’explique en partie par le mode de contamination : larges épidémies, surpopulation et promiscuité, importance de l’inoculum viral. La diarrhée est souvent intense, aggravée par les co-infections parasitaires et bactériennes, ainsi que par la malnutrition. Les infections bactériennes pulmonaires représentent la première complication. Les stomatites peuvent être étendues et associées à des infections candidosiques.
Des conjonctivites purulentes et des kératites sévères peuvent aboutir à la fonte purulente de l’œil (figure). Il existe une relation directe entre l’état nutritionnel et la mortalité. Les enfants avec unkwashiorkor ou un marasme ont un risque plus élevé de pneumonie, de diarrhée et de décès.
L’anorexie, les ulcérations buccales douloureuses, l’entéropathie exsudative et la diarrhée dues à la rougeole aggravent la dénutrition. On observe une perte de poids supérieure à 10 % chez un quart des enfants hospitalisés pour rougeole dans les pays en développement.
La rougeole maligne associe une hyperthermie majeure, des troubles de l’hémostase et un œdème aigu du poumon. Elle est rapidement fatale, en quelques heures ou jours.
En pratique, on retiendra :
la rougeole induit une immunodépression prolongée ;
les complications infectieuses pulmonaires représentent la complication la plus fréquente ;
les complications sont plus fréquentes chez les nourrissons et les adultes ;
en France, le taux d’hospitalisation pour rougeole est de 20 % ;
la létalité est d’environ 0,2 % dans les pays industrialisés et est comprise entre 2 et 15 % dans les pays en développement ;
les complications graves sont surtout neurologiques ;
la panencéphalite sclérosante subaiguë, constamment mortelle, est plus fréquente en cas de rougeole précoce ;
en dehors de l’immunodépression, les principaux facteurs de risque de forme sévère sont la grossesse et la malnutrition ;
la rougeole est responsable de cécité dans les pays en développement ;
les complications de la rougeole peuvent être prévenues par la vaccination de l’ensemble de la population immunocompétente.
Pourquoi tant de complications ?
Rougeole et immunité
Dans les années 1950, chaque épidémie de rougeole était suivie d’un pic de surmortalité, lié aux infections non rougeoleuses,décalé par rapport au pic de rougeole, le délai moyen de vulnérabilité étant de 30 mois. Après le début des campagnes de vaccination et la diminution des épidémies de rougeole, on a vu disparaître cette surmortalité secondaire. Les relations de la rougeole avec le système immunitaire sont très complexes. Les sujets agammaglobulinémiques font une rougeole ordinaire. Les patients ayant un déficit immunitaire cellulaire ne peuvent éliminer le virus et sont exposés à des encéphalites semi-retardées ou à des pneumonies à cellules géantes. Chez les sujets dont l’immunité était antérieurement considérée comme normale, l’immunodépression induite par le virus morbilleux dure plusieurs mois.Elle résulte de la coexistence de plusieurs mécanismes : lymphopénie, production de cytokines immunosuppressives, diminution du nombre des poly nucléaires dont le chimiotactisme est altéré, suppression de l’activation des cellules dendritiques impliquées dans la présentation antigénique.
Les réactions cutanées d’hypersensibilité retardées à la tuberculine se négativent toujours et ne se repositivent qu’en 4 à 6 semaines. La rougeole augmente pendant des mois le risque d’infections et le risque de devoir prendre des antibiotiques.
Comment prévenir ces complications ?
En plus de son action préventive directe, la vaccination contre la rougeole entraîne une diminution des hospitalisations et des infections respiratoires en évitant la dépression immunitaire post-maladie. Elle pourrait aussi sensibiliser le système immunitaire et augmenter sa résistance vis-à-vis d’autres pathogènes. L’impact de la vaccination contre la rougeole dans le monde est important, le nombre de décès ayant chuté de 80 % entre 2000 et 2017. Pendant cette période, on estime que cette vaccination a évité 21,1 millions de décès.
Conclusion
La rougeole, généralement considérée comme bénigne, induit constamment une immuno-dépression et peut être à l’origine de graves complications, notamment pulmonaires et neurologiques.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :