Publié le 16 mai 2010Lecture 7 min
Quand suspecter un déficit immunitaire chez un enfant porteur de verrues ?
E. MAHÉ*, C. BODEMER** *Hôpital Ambroise Paré, Boulogne-Billancourt **Groupe hospitalier Bichat-Claude Bernard, Paris
Les papillomavirus humains (PVH) sont des virus ubiquitaires, responsables de lésions à type de verrues vulgaires chez 10 % des enfants et de verrues génitales (condylomes) chez 1 à 2 % des adultes jeunes. Récemment, plusieurs maladies génétiques prédisposant à la survenue d’infections profuses à PVH ont été caractérisées d’un point de vue moléculaire.
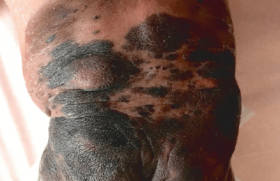
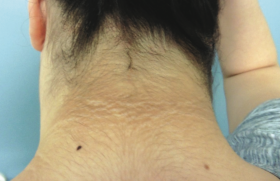
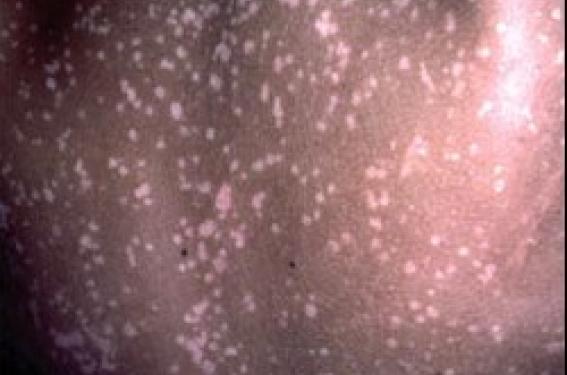
Pour développer une maladie à PVH, il doit y avoir conjonction de plusieurs éléments : – un contact avec le virus ; – une effraction cutanée ou muqueuse ; – un terrain permissif (épithélium et terrain immunologique permissifs). Le faible pouvoir immunogène de ces virus explique la chronicité de ces infections chez l’enfant et l’adulte jeune. Plus de 80 génotypes de PVH connus Un polymorphisme génétique important Les PVH sont de petits virus à ADN circulaire composé de 8 000 paires de bases. Il existe un polymorphisme génétique important : plus de 84 types de PVH sont totalement séquencés. Pouvoir pathogène Par des techniques de biologie moléculaire très fine (PCR nichée), des séquences virales sont mises en évidence chez de nombreuses personnes sur des épithéliums sains, kératinisés ou non. Les observations font discuter d’un portage asymptomatique et/ou de phénomènes de latence. Seule une minorité de patients vont développer une maladie à PVH. Le lien entre ces virus et de nombreuses lésions bénignes, et cancers cutanés ou muqueux, est aujourd’hui bien démontré (tableau 1). En revanche, leur rôle dans la survenue de cancers cutanés chez le sujet immunodéprimé ou immunocompétent, de tumeurs cutanées bénignes et dans la physiopathologie du psoriasis est actuellement discuté. Si les verrues sont banales dans la population générale, des maladies PVH à lésions profuses sur un terrain génétique prédisposé sont beaucoup plus rares. Déficits immunitaires primitifs et prédisposition génétique à la maladie PVH De récentes avancées ont identifié des gènes de susceptibilité aux infections par les PVH. Ces maladies peuvent être classées comme spécifiques d’un type ou d’un groupe de PVH (épidermodysplasie verruciforme et maladie de Heck) ou non spécifiques (syndrome WHIM et SCID γc/JAK3). L’épidermodysplasie verruciforme (EV) ou syndrome de Lutz-Levandowski Cette génodermatose de transmission le plus souvent autosomique récessive est rare (environ 10 cas par an en France). Cliniquement, l’EV est caractérisée par la survenue dans les premières années de vie d’une efflorescence de verrues planes profuses. Le tableau se complète au cours de la première décennie par la survenue de : – lésions dépigmentées punctiformes (dites pityriasis versicolorlike) (figure 1) ; – de plaques érythémateuses squameuses disséminées ; – de verrues vulgaires sur les extrémités. Chez l’adulte jeune, dans 50 % des cas, vont se développer des carcinomes épidermoïdes, essentiellement sur les zones photoexposées. Toutes ces lésions sont liées à une infection profuse à PVH du groupe B (ou PVH de l’EV). Parmi ce groupe de virus, le PVH5 est responsable de 90 % des carcinomes cutanés survenant à l’âge adulte. Le diagnostic d’EV repose sur l’association d’un tableau clinique spécifique, d’un effet cytopathogène pathognomique à l’examen histologique d’une lésion PV-like et à l’identification de virus de l’EV au sein des lésions. Figure 1. Aspect PV-like du dos chez un enfant atteint d’épidermodysplasie verruciforme. Récemment, deux gènes de l’EV ont été identifiés. Chez l’immunodéprimé, des phénocopies d’EV ont fréquemment été décrites. La maladie de Heck ou hyperplasie épithéliale focale C’est une infection principalement à PVH13 et 32 touchant la muqueuse buccale, surtout la lèvre inférieure (figure 2). Les populations chez qui elle a été la plus fréquemment rapportée sont les Amérindiens et les Esquimaux. Un lien étroit avec le HLA-DR4 (B1*0404), fréquent dans les populations d’Amérique latine, a récemment été mis en évidence. Les lésions buccales débutent dans l’enfance et persistent pendant des années. L’examen histologique est important pour confirmer le diagnostic. Il ne semble pas y avoir de risque de transformation maligne. Comme dans l’EV, des phénocopies ont été observées, notamment chez les patients infectés par le VIH. Le syndrome WHIM ou myélokathexis Ce syndrome (Warts, Hypogammaglobulinemia, recurrent bacterial Infection, Myelokathexis) se révèle par la survenue d’infections bactériennes ORL et pulmonaires fréquentes et une infection à PVH profuse. Alors que l’infection par d’autres virus (herpes virus, molluscum, etc.) paraît normale en termes de fréquence et sévérité, ces infections à PVH sont profuses et récalcitrantes aux thérapeutiques. Tous les aspects sémiologiques d’infection à PVH ont été observés, à l’exception de l’aspect d’EV. Figure 2. Maladie de Heck. Un myélogramme confirme le diagnostic en montrant un aspect de myélokathexis (hyperplasie du compartiment myéloïde médullaire avec des PNN à noyau picnotique hyperségmenté et inclusions intracytoplasmiques). Une mutation tronquante du gène CXCR4 a récemment été identifiée comme responsable de cette susceptibilité. Un myélogramme confirme le diagnostic en montrant un aspect de myélokathexis. SCID et PVH disséminée Une étude récente a rapporté les cas de 9 enfants ayant reçu une allogreffe de moelle pour un SCID et ayant développé en moyenne 8 ans après la greffe un tableau d’infection à PVH disséminée. Ces infections étaient de type verrues planes, verrues vulgaires ou verrues muqueuses profuses. Quatre enfants avaient développé un phénotype d’EV. Le type de SCID, γc ou JAK3, était le seul facteur de risque clairement démontré associé à ce risque de maladie PVH profuse. Phénotypes d’infection à PVH et déficits immunitaires acquis Les enfants infectés par le VIH, ou immunodéprimés par leur traitement après transplantation d’organes, ou recevant un traitement immunosuppresseur pour une maladie inflammatoire chronique peuvent aussi développer une infection à PVH diffuse. Figure 3. Condylomatose profuse chez un enfant infecté par le VIH. Tous les phénotypes (verrues planes, vulgaires, condylomatose, EV, maladie de Heck) ont été rapportés. Le problème dans ce cas n’est pas d’identifier le déficit immunitaire sous-jacent mais de traiter la dermatose, au retentissement social parfois considérable. Ce traitement peut imposer d’essayer de réduire le déficit immunitaire et justifier de traitements systémiques (rétinoïdes, cidofovir). Des prédispositions aux infections à PVH encore non identifiées ? Nombre d’enfants présentant une infection à PVH « anormale » font suspecter un déficit immunitaire sélectif contre ces virus. Ainsi, certains enfants vont présenter des verrues monotypiques ou polymorphes (sans lésions PV-like) nombreuses, chroniques. À l’interrogatoire, leurs parents vont déclarer avoir eu le même problème et « que cela est rentré dans l’ordre ». D’autres enfants vont développer des verrues associées à un terrain particulier, un eczéma sévère, voire une érythrodermie. Tous ces patients présentent à l’évidence une susceptibilité aux PVH, mais ne s’intègrent pas systématiquement dans un cadre nosologique classé. Ils ne semblent pas non plus qu’il y ait de risque de transformation carcinomateuse à long terme chez ces enfants. En pratique Devant l’individualisation de ces différents syndromes ou de ces maladies, un déficit immunitaire devra donc systématiquement être évoqué chez un enfant présentant : – des verrues planes profuses associées à un aspect PV-like ; – une papillomatose orale floride ; – des verrues profuses associées à des infections bactériennes récurrentes ; – l’existence de verrues inhabituelles par leur profusion, leur résistance aux traitements, leurs associations morbides (eczéma, érythrodermie, etc.). De même, en cas d’antécédent familial de cas de génodermatose, les premiers signes d’une épidermodysplasie verruciforme, d’une maladie de Heck, d’un syndrome WHIM devront être recherchés afin d’authentifier l’anomalie génétique ou immunologique. Dans tous ces cas d’infections à PVH profuses, inhabituelles, ou associées à d’autres anomalies : – l’avis d’un centre de dermatologie pédiatrie collaborant avec une unité d’immunohématologie pédiatrique paraît indiqué ; – le bilan complémentaire pourra imposer des explorations immunologiques fines ; – la prise en charge thérapeutique souvent lourde de ces dermatoses sera réalisée au mieux en structure hospitalière.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :